IV. LECZENIE RETINOPATII CUKRZYCOWEJ
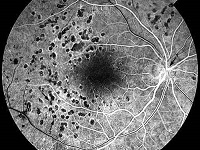
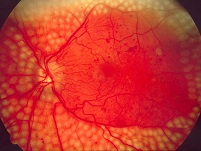
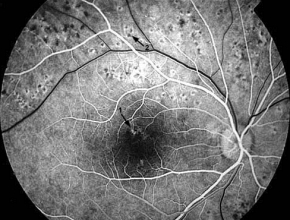
Panfotokoagulację należy wykonać u pacjentów z proliferacyjną DR. Chorzy na cukrzycę typu 2 z ciężką nieproliferacyjną DR również odnoszą korzyści z wczesnej panfotokoagulacji. Inne czynniki, takie jak brak współpracy ze strony pacjenta, konieczność usunięcia zaćmy, ciąża czy stan drugiego oka należy uwzględnić podczas podejmowania decyzji odnośnie do najlepszego momentu przeprowadzenia panfotokoagulacji siatkówki.
1. Panfotokoagulacja
a. Rozmowa z pacjentem poprzedzająca laseroterapię
- Pacjenci zwykle wymagają licznych wizyt kontrolnych oraz mogą potrzebować laseroterapii uzupełniającej.
- Panfotokoagulacja zmniejsza ryzyko utraty widzenia oraz ślepoty.
- Pomimo udowodnionej skuteczności laseroterapii u części pacjentów może dojść do krwotoku do komory ciała szklistego. Krwawienie to spowodowane jest cukrzycą, nie zaś laseroterapią, i może oznaczać, że u pacjenta należy wykonać laseroterapię uzupełniającą.
- Laseroterapia często skutkuje pogorszeniem widzenia obwodowego oraz widzenia w ciemności, może także umiarkowanie obniżyć centralną ostrość wzroku. Ten krótkotrwały efekt uboczny jest kompensowany poprzez istotne oraz długotrwałe zapobieganie znacznej utracie ostrości wzroku i ślepocie u leczonych tą metodą pacjentów.
b. Soczewki do panfotokoagulacji
- Trójlustro Goldmanna składa się z części centralnej, służącej do laseroterapii tylnego bieguna, oraz lusterek bocznych do laseroterapii średniego i dalekiego obwodu. Do jego wad należy zaliczyć: wąskie pole widzenia wymagające ciągłego manewrowania trójlustrem w celu wykonania pełnej panftokoagulacji. Średnica impaktu wynosi 500 µm.
- Często używa się nowszych, szerokokątnych soczewek nagałkowych. Mimo że obraz w nich jest odwrócony, dają one szerokie pole widzenia, co pozwala na wykonanie wielu impaktów i zachowanie jednocześnie dobrej orientacji co do umiejscowienia plamki i tarczy nerwu wzrokowego. Optyka tych soczewek wpływa na wielkość impaktu na siatkówce (tab. 4). Szerokokątne soczewki do oftalmoskopii pośredniej dają obraz odwrócony, szerokie pole widzenia oraz powiększenie impaktów na siatkówce (tab. 4). Panfotokoagulację można wykonywać na dużych obszarach siatkówki w pojedynczym położeniu soczewki, a zobrazowanie plamki i tarczy nie nastręcza trudności.
| Tabela 4. Dostosowanie wielkości impaktu lasera w zależności od użytej soczewki nagałkowej | ||||
|---|---|---|---|---|
| Soczewka | Pole widzenia | Powiększenie osiowe | Powiększenie impaktu | Ustawienie średnicy impaktu potrzebnej do uzyskania na siatkówce impaktu wielkości ok. 500 µm |
| Mainster Wide-Field | 125º | 0,46 | 1,50x | 300 µm |
| Volk TransEquator | 120–125º | 0,49 | 1,43x | 300 µm |
| Volk Quad/Aspheric | 130–135º | 0,27 | 1,92x | 200–300 µm |
| Mainster PRP | 165–160º | 0,27 | 1,96x | 200–300 µm |
c. Technika panfotokoagulacji
- Źrenica powinna być całkowicie rozszerzona. Należy zastosować znieczulenie miejscowe. Jeśli jest to konieczne, można użyć znieczulenia pozagałkowego lub pod pochewkę Tennona w celu zmniejszenia dolegliwości bólowych oraz ograniczenia ruchomości oka.
- Najczęściej używane długości fal to: zielona (laser argonowy), niebiesko-zielona (obecnie rzadziej wykorzystywana) oraz zielony laser o długości fal 532 nm. W przypadku przymgleń w ośrodkach optycznych można zastosować czerwony laser kryptonowy oraz diodowy laser czerwony (814 nm). Najczęściej stosuje się laseroterapię w lampie szczelinowej za pomocą soczewki kontaktowej. W przypadku laseroterapii w znieczuleniu ogólnym można użyć oftalmoskopii pośredniej.
- Typowo stosowane ustawienia lasera argonowego to: średnica impaktu 500 µm, czas ekspozycji 0,1 s i moc 250–270 mW. Moc powinna być stopniowo zwiększana aż do uzyskania zbielenia siatkówki. Odstępy między impaktami laserowymi powinny wynosić 1 średnicę impaktu (tab. 5).
- Podczas jednej sesji lub w kilku sesjach należy wykonać 1600–3000 impaktów, omijając rejon plamki oraz obszary trakcyjnego uniesienia siatkówki. Ogniska laserokoagulacji powinny być umiejscowione w odległości równej 2–3 średnicom tarczy nerwu wzrokowego (disc diameter – DD) od centrum plamki oraz w odległości równej 1 DD od tarczy nerwu wzrokowego, zwykle poza łukami naczyniowymi; obwodowo rozciągają się do równika i poza równik.
- Impaktów laserowych nie powinno się kierować na główne żyły siatkówki, krwotoki przedsiatkówkowe, ciemno wybarwione blizny naczyniówkowo-siatkówkowe ani w odległości 1 DD (200–300 µm) od centrum plamki, tak aby uniknąć krwotoku oraz dużych mroczków w polu widzenia.
- Inne zalecenia:
- uzupełniająca panfotokoagulacja jest potrzebna w przypadku nasilenia proliferacyjnej DR
- w trakcie uzupełniającej laseroterapii impakty należy umiejscowić pomiędzy już istniejącymi ogniskami dalej na obwód oraz w tylnym biegunie z zaoszczędzeniem obszaru 500–1500 µm od centrum plamki
- szczególnie intensywnie należy laserować kwadranty, w których występują nowe naczynia, obszary z IRMA, gdzie blizny po laseroterapii leżą w większej odległości od siebie oraz nieleczone wcześniej obszary ciężkiego niedokrwienia, jak na przykład skroniowa część tylnego bieguna
- możliwe jest bezpośrednie leczenie NVE pomiędzy bliznami
- do panfotokoagulacji można stosować laser z mikropulsami lub laser typu multi spot.
d. Technika panfotokoagulacji według konsensusu Diabetic Retinopathy Clinical Research Network (DRCRNet)
Panfotokoagulacja początkowo składa się z 1200–1600 przypaleń (lub porównywalnego obszaru laserowanego za pomocą funkcji multi spot) o średnicy ok. 500 µm wykonanych w trakcie 1–3 sesji, które powinny się odbyć w ciągu 8 tygodni (56 dni) od pierwszej sesji laseroterapii (tab. 5).
| Tabela 5. Charakterystyka impaktów laserowych w panfotokoagulacji | |
|---|---|
| Rozmiar (na siatkówce) | 500 µm |
| Czas ekspozycji | Zalecane 0,1 s, dozwolone 0,05–0,2 s |
| Intensywność | Łagodne zbielenie (przypalenie 2+ do 3+) |
| Rozmieszczenie | Krawędzie impaktu w odległości średnicy jednego impaktu od siebie |
| Liczba sesji | 1–3 |
| Odległość impaktów od tarczy n. wzrokowego od strony nosowej | Nie bliżej niż 500 µm |
| Odległość od centrum tylnego bieguna od strony skroniowej | Nie bliżej niż 3000 µm |
| Granica od góry/dołu | Nie dalej ku tyłowi niż średnica jednego przypalenia od skroniowych łuków naczyniowych |
| Rozległość | Od łuków naczyniowych (ok. 3000 µm od centrum plamki) co najmniej do równika |
| Całkowita liczba impaktów | 1200–1600 Zdarza się, że nie można osiągnąć 1200 impaktów laserowych, np. w przypadku krwotoku doszklistkowego. Analogicznie mogą wystąpić sytuacje, w których konieczne jest wykonanie większej liczby impaktów – np. w sytuacji, kiedy z powodu słabej przezierności ośrodków optycznych nie można uzyskać ognisk zbielenia siatkówki. |
| Długość fali | Zielona lub żółta (w przypadku krwotoku do komory ciała szklistego można też użyć czerwonej) |
2. Leczenie cukrzycowego obrzęku plamki
a. Dobra dostępność środków
- Należy zoptymalizować leczenie: poprawić kontrolę glikemii, jeśli HbA1c >7,5%, kontrolę ciśnienia tętniczego oraz dyslipidemii.
- Łagodny lub umiarkowany DME bez zajęcia centrum (np. pierścień wysięków twardych zagrażający centrum plamki lub w przypadku braku pogorszenia ostrości wzroku nawet przy zajęciu centrum): należy rozważyć ogniskową laseroterapię mikrotętniaków z przeciekiem. Laseroterapii nie stosuje się w przypadku zmian znajdujących się bliżej niż 300 µm od centrum plamki.
- Ciężka postać DME z zajęciem centrum oraz związana z pogorszeniem ostrości wzroku*: leczenie doszklistkowe preparatami anty-VEGF, np. ranibizumab (Lucentis) 0,3 mg lub 0,5 mg, bewacyzumab (Avastin) 1,25 mg lub aflibercept (Eylea) 2 mg. Należy rozważyć comiesięczne iniekcje z przerwaniem leczenia i ponownym jego podjęciem na podstawie stabilizacji ostrości wzroku oraz wyników OCT. Pacjenci ci powinni być monitorowani co miesiąc z wykonaniem OCT w celu oceny konieczności leczenia. Zwykle w pierwszym roku wykonuje się 8 iniekcji, w drugim roku – 2 lub 3 oraz 1–2 w trzecim. Jeśli utrzymuje się pogrubienie siatkówki oraz punkty przecieku, należy rozważyć laseroterapię po 24 tygodniach. Można również zastosować triamcynolon doszklistkowo, szczególnie w oczach z wszczepioną sztuczną soczewką (pseudofakia). (Dodatek: Schemat 3 i 4). Iniekcje należy podawać w znieczuleniu miejscowym, w jałowych warunkach, w odległości 4 mm od rąbka rogówki w kwadrancie dolnoskroniowym.
- DME związany z proliferacyjną DR: należy rozważyć terapię łączoną obejmującą podawanie iniekcji anty-VEGF i panfotokoagulację.
- Trakcje szklistkowo-siatkówkowe lub błona nasiatkówkowa (epiretinal membrane – EMR) w OCT: należy rozważyć witrektomię.
* Trwa badanie kliniczne oceniające 3 opcje terapeutyczne dla oczu z ciężką postacią DME z zajęciem centrum i dobrą ostrością wzroku (20/25 lub lepszą): (1) częste kontrole z podaniem iniekcji anty-VEGF jedynie w przypadku progresji DME; (2) iniekcje anty-VEGF lub (3) fotokoagulacja laserowa z anty-VEGF w razie konieczności.
b. Umiarkowana lub słaba dostępność środków
- Postępowanie w zasadzie powinno być podobne do zalecanego powyżej. Zaleca się stosowanie fotokoagulacji laserowej, jeśli iniekcje anty-VEGF nie są dostępne. Odpowiednią alternatywą dla ranibizumabu (Lucentis) czy afliberceptu (Eyelea) jest bewacyzumab (Avastin). Laseroterapię można zastosować wcześniej na obszary utrzymującego się pogrubienia siatkówki w oczach, które nie odpowiadają na leczenie anty-VEGF.
c. Technika laseroterapii cukrzycowego obrzęku plamki
- Ogniskowe leczenie obszaru plamkowego polega na ogniskowej laseroterapii mikrotętniaków, laseroterapii typu grid na obszarach rozlanego przecieku oraz obszarach braku perfuzji w odległości 2 DD od centrum plamki (tab. 6).
- Parametry lasera: średnica ogniska 50–100 µm, moc 120–150 mW i bardzo delikatne zbielenie siatkówki w miejscach koagulacji. Należy zachować ostrożność przy wytyczaniu dołkowej strefy braku perfuzji i unikać laserowania na tym obszarze.
- Jeśli DME jest związany dużym obszarem niedokrwienia w plamce, należy laserować jedynie obszary, w których siatkówka jest pogrubiała.
| Tabela 6. Zmodyfikowana technika ETDRS oraz łagodnej fotokoagulacji laserowej typu grid | ||
|---|---|---|
| Charakterystyka przypaleń | Bezpośrednia/grid fotokoagulacja (zmodyfikowana technika ETDRS) | Technika łagodnej fotokoagulacji laserowej grid |
| Leczenie bezpośrednie | Należy leczyć wszystkie przeciekające mikroaneuryzmaty bezpośrednio w obszarach, w których siatkówka jest pogrubiona w zakresie 500–3000 µm od centrum plamki (ale nie 500 µm od tarczy n. wzrokowego) | Nie dotyczy |
| Zmiana koloru mikroaneuryzmatów po leczeniu | Nie jest wymagana, jednak pod mikroaneuryzmatami powinno być widoczne co najmniej łagodne zbielenie siatkówki. | Nie dotyczy |
| Rozmiar przypalenia | 50–100 µm | Nie dotyczy |
| Czas | 0,05–0,1 s | Nie dotyczy |
| Laseroterapia typu grid | Wykonywana na wszystkich obszarach rozlanego przecieku lub braku perfuzji w obrębie obszaru opisanego poniżej | Stosowana na cały obszar poniżej (włączając w to niepogrubiałą siatkówkę) |
| Obszar poddawany laseroterapii typu grid |
|
|
| Rozmiar przypaleń w laseroterapii typu grid | 50–100 µm | 50 µm |
| Czas | 0,05–0,1 s | 0,05–0,1 s |
| Intensywność przypaleń | Ledwo widoczne (jasnoszare) | Ledwo widoczne (jasnoszare) |
| Odległość przypaleń w laseroterapii typu grid | W odległości 2 widocznych przypaleń od siebie | 200–300 przypaleń równo rozmieszczonych w laserowanym obszarze wyznaczonym powyżej (w przybliżeniu w odległości 2–3 widocznych przypaleń od siebie) |
| Długość fali (leczenie typu grid oraz ogniskowe) | Zielona do żółtej | Zielona |
3.Wskazania do witrektomii
a. Ciężki krwotok doszklistkowy, trwający 1–3 miesięcy, który nie wchłonął się samoistnie.
b. Zaawansowana aktywna retinopatia proliferacyjna, nieustępująca mimo panfotokoagulacji.
c. Nowo powstałe trakcyjne odwarstwienie plamki.
d. Trakcyjno-przedarciowe odwarstwienie siatkówki.
e. Trakcyjny obrzęk plamki lub błona nasiatkówkowa obejmująca plamkę.