III. SZCZEGÓŁOWA OCENA OKULISTYCZNA W RETINOPATII CUKRZYCOWEJ
1. Wstępna ocena pacjenta
Pełne badanie okulistyczne powinno obejmować szczegółową ocenę pacjenta, w tym ostrość wzroku, rozpoznanie i stopień ciężkości DR oraz obecność DME lub jej brak. W wywiadzie należy się skoncentrować tylko na cukrzycy i czynnikach na nią wpływających.
a. Wywiad
- czas trwania cukrzycy
- kontrola glikemii w przeszłości (hemoglobina glikowana)
- stosowane leki (insulina, doustne leki przeciwcukrzycowe, hipotensyjne, zmniejszające stężenie lipidów)
- choroby ogólne (choroby nerek, nadciśnienie tętnicze, hiperlipidemia), ciąża
- wywiad okulistyczny.
b. Wstępne badanie przedmiotowe
- ostrość wzroku
- ciśnienie wewnątrzgałkowe
- gonioskopia w przypadku występowania wskazań do jej wykonania (np. neowaskularyzacja tęczówki lub zbyt wysokie ciśnienie wewnątrzgałkowe)
- badanie w lampie szczelinowej
- badanie dna oka.
c. Metody oceny dna oka
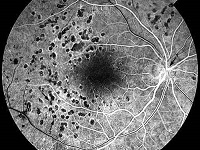
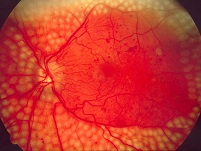
Obecnie do najczulszych metod wykrywania DR zalicza się badanie dna oka przy rozszerzonej źrenicy oraz fotografię barwną dna oka. W obu przypadkach konieczna jest ocena specjalisty. Inne metody wymieniono w tabeli 2. w Dodatku.
Fotografia barwna dna oka, która pozwala na trwałą rejestrację zmian, jest zalecana w ocenie DR. Jednak doświadczony okulista może rozpoznać DR bez wykonywania zdjęć i w wielu sytuacjach badanie dna oka jest badaniem z wyboru.
Używanie wszystkich urządzeń wymaga wprawy i kompetencji. Do wykonania oftalmoskopii bezpośredniej oraz badania w lampie szczelinowej potrzebne są większe umiejętności niż do fotografowania dna oka. Nowsze, półautomatyczne fundus kamery są bardzo łatwe w obsłudze. Z powodu nieprzezierności ośrodków optycznych jakość obrazu jest jednak gorsza i z tego względu wszystkie zdjęcia musi obejrzeć wyspecjalizowany personel.
2. Badanie kontrolne pacjentów z retinopatią cukrzycową
Badanie kontrolne oraz wywiad powinny przebiegać podobnie jak badanie wstępne. Nieodzowne są: ocena objawów ze strony narządu wzroku, ostrości wzroku, pomiar ciśnienia wewnątrzgałkowego oraz badanie dna oka.
a. Wywiad
- objawy ze strony narządu wzroku
- odsetek hemoglobiny glikowanej
- stan ogólny (ciąża, ciśnienie tętnicze, stężenie lipidów, stan nerek).
b. Badanie kontrolne
- ostrość wzroku
- pomiar ciśnienia wewnątrzgałkowego
- gonioskopia w przypadku wskazań
- badanie w lampie szczelinowej
- badanie dna oka.
c. Badania dodatkowe
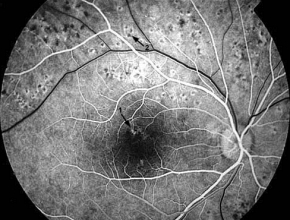
- Angiografia fluoresceinowa (fluoresceine angiography – FA) nie jest wymagana do rozpoznania DR, proliferacyjnej DR ani DME; te choroby można zdiagnozować w ramach badania klinicznego.
- Angiografia fluoresceinowa może służyć jako wskazówka w leczeniu DME oraz jako badanie pomocnicze w przypadkach niejasnej przyczyny obniżenia ostrości wzroku. Za pomocą FA można również wykryć zarówno włośniczkowy brak perfuzji, jak i źródła przecieku naczyniowego powodującego DME, co stanowi możliwe wyjaśnienie przyczyny pogorszenia ostrości wzroku.
- Optyczna koherentna tomografia (OCT) jest najbardziej czułą metodą identyfikacji miejsca obrzęku oraz ciężkości DME.
d. Edukacja pacjenta
- Rozmawiaj o wynikach, badaniach i ich konsekwencjach.
- Zachęcaj chorych na cukrzycę, u których nie rozwinęła się jeszcze DR, do poddawania się corocznym okulistycznym badaniom przesiewowym.
- Poinformuj pacjenta, że efektywność leczenia DR zależy od rozpoczęcia terapii w porę, nawet przy dobrej ostrości wzroku i braku objawów ze strony narządu wzroku.
- Poinformuj pacjenta, jak istotne jest utrzymywanie właściwej glikemii, ciśnienia tętniczego oraz stężenia lipidów.
- Pozostawaj w kontakcie z lekarzem rodzinnym, internistą lub endokrynologiem prowadzącym pacjenta i informuj ich o wynikach badania okulistycznego.
- Pacjentom, u których leczenie chirurgiczne jest bezcelowe lub niemożliwe, zapewnij odpowiednie wsparcie, np. poradnictwo, rehabilitację czy pomoc pracownika socjalnego.
- Skieruj pacjentów z obniżoną ostrością wzroku na rehabilitację wzrokową oraz poinformuj ich o dostępie do służb socjalnych.
Niezależnie od ciężkości DR u wszystkich pacjentów należy zoptymalizować leczenie mające na celu utrzymanie właściwych wartości glikemii, stężenia lipidów oraz ciśnienia tętniczego.
| Tabela 3. Schemat badań kontrolnych oraz prowadzenia pacjenta z DR w zależności od dostępnych środków | |||
|---|---|---|---|
| Schemat kontroli | Słaba dostępność środków | Średnia dostępność środków | Dobra dostępność środków |
| Brak DR | Powtarzaj badanie raz na 2 lata | Powtarzaj badanie raz na 2 lata | Powtarzaj badanie raz na rok |
| Łagodna nieproliferacyjna DR | Powtarzaj badanie raz na 2 lata | Powtarzaj badanie raz na 2 lata, w przypadku niedostatecznej kontroli glikemii – raz na rok | Powtarzaj badanie raz na rok |
| Umiarkowana nieproliferacyjna DR | Powtarzaj badanie raz na rok | Powtarzaj badanie raz na rok | Powtarzaj badanie raz na 6–12 miesięcy |
| Ciężka nieproliferacyjna DR lub proliferacyjna DR | Panfotokoagulacja | Panfotokoagulacja | Panfotokoagulacja |
| DME | W przypadku braku dostępności iniekcji anty-VEGF –fotokoagulacja laserowa ogniskowa lub grid | Iniekcje anty-VEGF | Iniekcje anty-VEGF |