Skróty: ACIP – Advisory Committee on Immunization Practices, dTpa – skojarzona szczepionka przeciwko tężcowi i błonicy (ze zmniejszoną dawką toksoidu błonicy) oraz krztuścowi (bezkomórkowa, o zmniejszonej zawartości antygenu), IIV – inaktywowana szczepionka przeciwko grypie, POZ – podstawowa opieka zdrowotna, PSO – program szczepień ochronnych
Wprowadzenie
Szczepienie kobiet w ciąży przeciwko grypie i krztuścowi jest skuteczną metodą zapobiegania
zachorowaniom zarówno u samych ciężarnych,
jak i ich potomstwa we wczesnym okresie życia.1-12 U wielu ciężarnych grypa ma ciężki przebieg wymagający
hospitalizacji, zagraża ciąży i zdrowiu
dziecka, a także zwiększa ryzyko zgonu chorej,13-15
poronienia oraz porodu przedwczesnego. Dzięki
transportowi matczynych przeciwciał przez łożysko
do płodu szczepienie kobiet w ciąży przeciwko
grypie chroni przed zachorowaniem ich potomstwo w pierwszych 6 miesiącach życia, czyli w okresie,
kiedy niemowląt nie można jeszcze szczepić przeciwko
grypie.16-19
Podobnie jest ze szczepieniem ciężarnych przeciwko
krztuścowi, które – m.in. dzięki działaniu
przeciwciał transportowanych przez łożysko
od matki – chroni dzieci przed zachorowaniami
na krztusiec, chorobę szczególnie niebezpieczną
dla noworodków i niemowląt.3-11 W tej grupie wiekowej
często ma ona bardzo ciężki przebieg, wymaga
leczenia w warunkach oddziału intensywnej
terapii i może prowadzić do zgonu.20
W wielu badaniach potwierdzono, że szczepienie
przeciwko grypie oraz krztuścowi w czasie
ciąży jest bezpieczne zarówno dla matki, jak i jej
nienarodzonego dziecka.21-27 Udowodniono, że korzyści
ze szczepienia kobiet w ciąży przeciwko tym
chorobom zdecydowanie przewyższają teoretyczne
ryzyko związane z niepożądanymi odczynami.28 Z tego powodu od kilku lat zalecenie szczepienia
ciężarnych przeciwko grypie i krztuścowi jest
uwzględniane w krajowych programach szczepień w wielu krajach na świecie, w tym także w polskim
Programie Szczepień Ochronnych (PSO;
przeciwko grypie od 2014 r., a przeciwko krztuścowi
szczepionką dTpa po 28. tyg. ciąży od 2016 r.).
Szczepienie ciężarnych przeciwko grypie i krztuścowi,
jako strategię zapobiegania zachorowaniom u ciężarnych oraz ich potomstwa, zalecają również
takie instytucje i organizacje, jak: World Health
Organization (WHO), Advisory Committee on
Immunization Practices (ACIP), American Academy
of Pediatrics (AAP), American Academy of
Family Practice (AAFP) oraz American College of
Obstetrics and Gynecology (ACOG).
W polskim systemie ochrony zdrowia zarówno
obowiązkowe, jak i zalecane szczepienia ochronne
są realizowane w gabinetach lekarzy podstawowej
opieki zdrowotnej (POZ). Ze względu na niewielką
wyszczepialność szczepionkami zalecanymi u kobiet w ciąży zrodziła się potrzeba oceny postaw i praktyk lekarzy rodzinnych wobec szczepień w tej grupie (metodyka – p. ramka 1.).
Ramka 1. Materiał i metody
- Badanie ankietowe, w którym wykorzystano autorski kwestionariusz, przeprowadzono w lutym 2018 r.
- Objęto nim lekarzy POZ z całej Polski (głównie rodzinnych oraz w trakcie specjalizacji z medycyny rodzinnej; charakterystyka respondentów – p. ramka 2.).
- Kwestionariusz składał się z 25 pytań zamkniętych, w tym 19 pytań jednokrotnego wyboru oraz 6 pytań wielokrotnego wyboru.
- Kwestionariusz rozesłano pocztą elektroniczną na adresy zgromadzone w bazach danych towarzystw naukowych skupiających lekarzy rodzinnych, a dodatkowo udostępniono go na zamkniętym forum w mediach społecznościowych, skupiającym lekarzy tej specjalności. Wersję wydrukowaną rozdawano zainteresowanym lekarzom w czasie szkolenia.
Ramka 2. Charakterystyka respondentów
- Liczba prawidłowo wypełnionych kwestionariuszy uwzględnionych w analizie – 380.
- 91,1% (n = 346) respondentów pracowało w POZ, przyjmując dzieci oraz dorosłych.
- 85,5% (n = 325) lekarzy posiadało specjalizację lub odbywało szkolenie specjalizacyjne z medycyny rodzinnej.
- Struktura wiekowa lekarzy (ryc. 1.) uczestniczących w badaniu, jak i liczba mieszkańców miejscowości, w których pracują (ryc. 2.), były zróżnicowane.
Postawy wobec szczepień i praktyka
Lekarze rodzinni
W przeprowadzonej analizie wykazano, że zdecydowana
większość (83,4%) lekarzy, którzy wypełnili
kwestionariusz, deklaruje informowanie
kobiet planujących ciążę o szczepieniach zalecanych.
Lekarze, którzy nie zalecają tych szczepień
(16,6%, n = 63), jako powód najczęściej podawali
brak wiedzy na temat szczepień zalecanych w tej
grupie pacjentek (45%, n = 27) lub brak czasu
na rozmowę na ten temat w trakcie wizyty lekarskiej
(37,1%, n = 19).
Zdecydowana większość lekarzy pracujących w POZ uważa, że szczepienia są istotnym elementem
profilaktyki chorób zakaźnych u przyszłych
matek (85,5%) i ich dzieci (85%). Jednocześnie aż
37,9% z nich stwierdziło, że nigdy wcześniej nie
spotkało się z zaleceniami towarzystw naukowych
dotyczącymi szczepienia ciężarnych.
Lekarze rodzinni zalecają poszczególne szczepienia z różną częstością: przeciwko grypie zalecało
je 77,1%, natomiast przeciwko krztuścowi
szczepionką dTpa jedynie 48,2%.
Najczęstsze przyczyny niezalecenia szczepienia to:
- brak wiedzy na ten temat (31%, n = 39)
- brak czasu w trakcie wizyty (22,2%, n = 28)
- obawa o bezpieczeństwo dziecka (12,7%, n = 16).
W komentarzach respondenci przyznali, że zdecydowanie
więcej wątpliwości budzi u nich szczepienie
przeciwko krztuścowi (dTpa). Być może
wynika to z faktu, że zalecenie to wprowadzono
do PSO później niż w przypadku szczepienia przeciwko grypie.
Wprawdzie ponad połowa (55,5%) lekarzy rodzinnych
wskazała, że szczepienie ciężarnych powinno
się odbywać w POZ, jednak 69,5% z nich
uważa, że największy wpływ na decyzję kobiety o zaszczepieniu się ma lekarz położnik prowadzący
ciążę (tab.). Wyniki badania wskazują także, że w kwestii edukacji w zakresie szczepień ciężarnych
praktycznie pomija się rolę położnej – jedynie 3 respondentów (0,8% ankietowanych) wskazało
położną jako osobę mającą wpływ na decyzje ciężarnych o szczepieniu.
| Tabela. Kto, zdaniem polskich lekarzy rodzinnych, ma największy wpływ na decyzję ciężarnej o wykonaniu zlecanego szczepienia | |
|---|---|
| ginekolog prowadzący ciążę | 69,5% |
| opinia innych osób w internecie | 13,9% |
| lekarz rodzinny ciężarnej | 7,4% |
| rodzina/znajomi | 7,1% |
| położna środowiskowa | 0,8% |
| inne źródła | 1,3% |
Źródła wiedzy na temat szczepień, z których najczęściej korzystają lekarze, to:
- aktualny PSO (76,1%)
- konferencje naukowo-szkoleniowe (68,7%)
- czasopisma medyczne (61,6%)
- internetowe serwisy specjalistyczne (28,9%).
Pacjentki
W badaniu oceniono również, jak często kobiety w ciąży decydują się na szczepienie, jeśli zaleci im je lekarz rodzinny (ryc. 3.). Najczęstsze powody odmowy zgody na szczepienie to:
- obawa kobiety o bezpieczeństwo dziecka (59,2%)
- negatywna opinia znajomych, krewnych lub innych osób wypowiadających się w internecie (27,4%)
- przekonanie kobiety, że szczepienia w czasie ciąży są niepotrzebne (25,8%)
- obawa o swoje bezpieczeństwo (19,5%).
Niepokojący jest fakt, że według 15,5% respondentów przyczyną odmowy zgody pacjentek na szczepienie była negatywna opinia innego lekarza. Wskazuje to na problem w zakresie komunikacji i brak spójności zaleceń pomiędzy różnymi specjalistami opiekującymi się kobietami w ciąży.
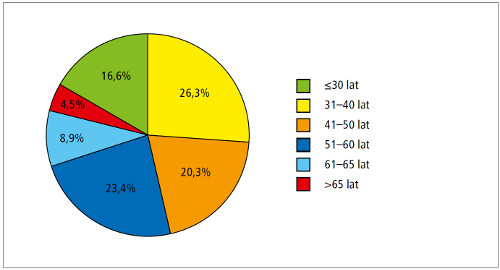
Ryc. 1. Struktura wiekowa lekarzy, którzy wzięli udział w badaniu ankietowym.
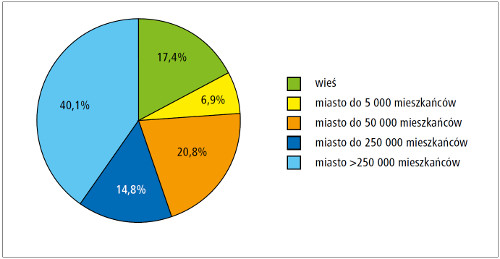
Ryc. 2. Lokalizacja miejsca pracy lekarzy, którzy wzięli udział w badaniu ankietowym.
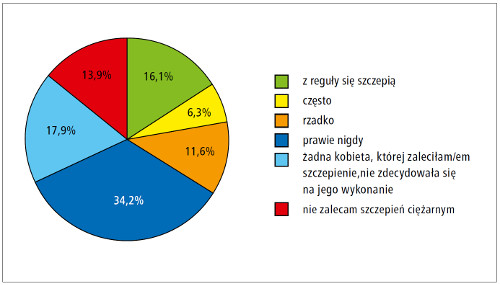
Ryc. 3. Przestrzeganie zaleceń lekarza rodzinnego dotyczących szczepień przez kobiety w ciąży.
Bariery we wdrażaniu szczepień
Zdaniem ankietowanych najistotniejsze przeszkody we wdrażaniu szczepień ciężarnych to:
- brak wiedzy na ten temat wśród samych lekarzy (73,9%)
- brak wiedzy wśród pacjentek (59,7%)
- obawy przed niepożądanymi odczynami (57,1%)
- sprzeczne zalecenia ze strony lekarza rodzinnego i położnika (46,6%).
Te wyniki wskazują kierunki, w jakich warto planować działania zmierzające do poprawy odsetka kobiet szczepionych przeciwko grypie i krztuścowi w ciąży (ramka 3.).
Ramka 3. Wnioski
- Należy upowszechniać wiedzę na temat szczepienia ciężarnych (a także chorób, którym można zapobiegać poprzez szczepienia) wśród lekarzy rodzinnych i ginekologów.
- Szczepienia ciężarnych powinno się wykonywać zarówno w gabinetach lekarzy rodzinnych w POZ, jak i w gabinetach ginekologów.
- Lekarz ginekolog prowadzący ciążę powinien wyraźnie zalecać szczepienia swoim pacjentkom.
- Należy wzmocnić rolę położnej POZ w przekazywaniu ciężarnej informacji o zalecanych szczepieniach.
- Konieczne jest propagowanie szczepień w czasie ciąży w społeczeństwie poprzez kampanie edukacyjne z wykorzystaniem mediów tradycyjnych oraz internetu (w tym mediów społecznościowych).
Dyskusja
Doświadczenia innych krajów
Mimo że szczepienie ciężarnych przeciwko grypie i krztuścowi zalecają instytucje i organizacje międzynarodowe
(WHO, ACIP, European Centers for
Disease Prevention and Control [ECDC]), liczne
towarzystwa naukowe (m.in. AAP, AAFP, ACOG)
oraz instytucje krajowe, w wielu państwach wyszczepialność
ciężarnych jest mała. Z tego powodu
podejmuje się próby ustalenia przyczyny tego stanu
rzeczy oraz znalezienia skutecznych rozwiązań.
Badania ankietowe (prowadzone zarówno wśród
pacjentek, jak i personelu medycznego) mogą pomóc w ustaleniu odpowiedniej strategii działania w tym zakresie.
W Szwajcarii 2 lata po wprowadzeniu zalecenia
szczepienia kobiet w ciąży przeciwko grypie
wśród pacjentek oddziału położniczego jednego
ze szpitali w Genewie przeprowadzono badanie
ankietowe. Jego wyniki wskazały, że większość
ciężarnych nie otrzymała informacji od lekarza o możliwości zaszczepienia się przeciwko grypie w czasie ciąży.29
W 2013 roku w Wielkiej Brytanii przeprowadzono
szeroko zakrojone badanie ankietowe wśród
ciężarnych i matek dzieci w wieku do 2 lat (zebrano
1892 wypełnione kwestionariusze). Wśród
czynników, które wpływają na podjęcie decyzji o zaszczepieniu, kobiety wymieniły bezpieczeństwo
szczepienia dla dziecka i samej ciężarnej
oraz skuteczność szczepionki. Warto również
zauważyć, że dla >63% kobiet istotne znaczenie
przy podejmowaniu decyzji o szczepieniu miała
wiedza na temat tego, jak ciężka może być choroba,
przed którą szczepienie ma chronić. To bardzo
często niedoceniany aspekt dyskusji o szczepieniach z pacjentami. Analizując inne odpowiedzi,
można zauważyć, jaką rolę przy podejmowaniu
decyzji o szczepieniu odgrywają lekarze poszczególnych
specjalności, położne i pielęgniarki, a także
organizacja systemu opieki zdrowotnej (w tym
nad ciężarną). W omawianym badaniu dla >63%
pacjentek istotne znaczenie przy podejmowaniu
pozytywnej decyzji o szczepieniu miał fakt, że
takie postępowanie zalecił lekarz rodzinny. Nie
mniej istotne było także zalecenie położnej (59,7%).
Prawie 45% ankietowanych kobiet wskazało, że
informację o zalecanym szczepieniu przeciwko
krztuścowi uzyskało z telewizji, >35% od położnej, a tylko 18% od lekarza rodzinnego. Natomiast
zdecydowana większość respondentek jako preferowane
źródło wiedzy na temat szczepień wskazała
położną (90,1%) i swojego lekarza rodzinnego
(70,6%). Lekarza ginekologa wskazało niespełna
12% pacjentek.30 Wyniki tego badania trzeba interpretować w kontekście brytyjskiego systemu
opieki zdrowotnej, w którym główny nadzór profilaktyczny
nad ciężarną sprawują położne i lekarze rodzinni.
Obserwacje brytyjskie potwierdzają również
wyniki badania ankietowego przeprowadzonego w Houston w Teksasie (Stany Zjednoczone) w latach
2010–2012 wśród 511 kobiet. Aż 62% respondentek
zadeklarowało, że najbardziej wiarygodnym
źródłem informacji i zaleceń dotyczących
szczepień w czasie ciąży jest personel medyczny
prowadzący ciążę u danej kobiety.31
W związku z tak istotną rolą personelu medycznego w propagowaniu szczepień, należy zwrócić
uwagę na czynniki, które skłonią lekarzy i położne
do zwrócenia szczególnej uwagi na problem
szczepień i ich skuteczną promocję wśród ciężarnych.
W badaniu przeprowadzonym w Chicago (Stany
Zjednoczone) na przełomie 2009 i 2010 roku wykazano,
że edukacja ginekologów w zakresie przebiegu i powikłań grypy zwiększyła ich skłonność
do zalecania ciężarnym szczepienia przeciwko
grypie.32 W badaniu ankietowym przeprowadzonym w 2015 roku w Wielkiej Brytanii wśród położnych,
pielęgniarek i pielęgniarek środowiskowych
również zaobserwowano, że programy edukacyjne
dotyczące szczepienia ciężarnych adresowane
do personelu medycznego sprawującego opiekę nad
tą grupą pacjentek przyczyniły się do częstszego
zalecania tych szczepień.33
Podsumowanie i wnioski
Przeprowadzone wśród polskich lekarzy rodzinnych
badanie ankietowe pozwala na wstępną identyfikację
przeszkód w realizacji szczepień u kobiet w ciąży i wskazanie możliwych rozwiązań (ramka 3.).
W polskich warunkach jednym z istotnych
czynników mających wpływ na zalecanie szczepień
ciężarnym jest brak czasu na rozmowę z pacjentką w czasie wizyty. Ogranicza to aktywność
lekarzy rodzinnych zarówno w rozmowach z kobietami planującymi ciążę, jak i ciężarnymi.
To trudny do zmodyfikowania czynnik, który zależy
m.in. od organizacji systemu opieki zdrowotnej
oraz zasobów kadrowych. Być może opracowanie
krótkich materiałów edukacyjnych, które lekarz
mógłby przekazywać pacjentkom, ułatwiłoby pracę.
Wydaje się również, że konieczne jest podjęcie
zdecydowanych działań zmierzających do zwiększenia
wiedzy na temat szczepień ciężarnych.
Zmiana w postrzeganiu szczepień oraz ich popularyzacja
wśród kobiet w ciąży wymaga szerszego
zaangażowania i edukacji społecznej z wykorzystaniem
różnych źródeł przekazu, w tym przede
wszystkim internetu (media społecznościowe, fora
skupiające kobiety w ciąży) oraz mediów tradycyjnych.
Istotnym elementem tych działań powinno
być poszerzenie wiedzy pacjentek na temat chorób,
przed którymi chronią szczepienia, i to nie tylko w kontekście ich skutków dla ciężarnej, ale także
jej dziecka.
Działania edukacyjne w tym zakresie należy
skierować również do lekarzy ginekologów i położników, rodzinnych, a także położnych.
Mimo że lekarze uczestniczący w omawianym
polskim badaniu jako główne źródło wiedzy o szczepieniach wskazali PSO, wydaje się, że
informacja o szczepieniach zalecanych w czasie
ciąży nie jest w tym dokumencie wystarczająco
eksponowana. Przede wszystkim nie zawiera on
istotnych argumentów przydatnych w rozmowie. Z tego powodu zalecenia dotyczące szczepienia
ciężarnych, a także informacje o chorobach i ich
powikłaniach (m.in. grypa, krztusiec) oraz o skuteczności i bezpieczeństwie szczepionek powinny
być szeroko dyskutowane na konferencjach i szkoleniach skierowanych do lekarzy rodzinnych, ginekologów
oraz położnych, a także omawiane na
łamach specjalistycznych czasopism oraz w serwisach internetowych.
Uzasadnione wydaje się również, aby polskie
towarzystwa naukowe zrzeszające lekarzy rodzinnych,
ginekologów oraz wakcynologów opracowały
wspólnie polskie wytyczne dotyczące szczepienia
ciężarnych i kobiet planujących ciążę.
Niewątpliwie coraz większą rolę w propagowaniu
szczepień wśród ciężarnych mogą także odgrywać
położne środowiskowe prowadzące edukację
przedporodową. Natomiast najistotniejszym czynnikiem
dla realizacji szczepień ciężarnych może
być nawiązanie w tym zakresie współpracy
pomiędzy lekarzami rodzinnymi a ginekologami w obrębie regionu. Lekarze rodzinni są gotowi
zalecać szczepienia kobietom w ciąży oraz je wykonywać.
Potrzebne jest jednak wsparcie ze strony
ginekologów – z analizy badań wynika, że w kwestiach
zdrowotnych ciężarne największym zaufaniem
darzą personel medyczny, który prowadzi
ciążę. W Polsce głównym lekarzem prowadzącym
ciążę jest ginekolog położnik i to jego zalecenia
odgrywają kluczową rolę przy podejmowaniu przez
kobietę decyzji dotyczących jej zdrowia. Uznanie
tej zależności jest niezbędne do właściwego zaplanowania
działań edukacyjnych w zakresie
szczepień ochronnych. Bez harmonijnej współpracy
lekarzy POZ z ginekologami oraz położnymi
środowiskowymi, bez ich spójnych zaleceń kierowanych
do ciężarnych trudno oczekiwać poprawy
wskaźników wyszczepialności ciężarnych.
Piśmiennictwo:
1. Thompson M.G., Li D.K., Shifflett P. i wsp.: Effectiveness of seasonal trivalent influenza vaccine for preventing influenza virus illness among pregnant women: a population-based case-control study during the 2010–2011 and 2011–2012 influenza seasons. Clin. Infect. Dis., 2014; 58: 449–4572. Terranella A., Asay G.R., Messonnier M.L. i wsp.: Pregnancy dose Tdap and postpartum cocooning to prevent infant pertussis: a decision analysis. Pediatrics, 2013; 131: e1748–e1756
3. Dabrera G., Amirthalingam G., Andrews N. i wsp.: A case control study to estimate the effectiveness of maternal pertussis vaccination in protecting newborn infants in England and Wales, 2012–2013. Clin. Infect. Dis., 2015; 60: 333–337 (doi: 10.1093/cid/ciu821)
4. Amirthalingam G., Andrews N., Campbell H. i wsp.: Effectiveness of maternal pertussis vaccination in England: an observational study. Lancet, 2014; 384: 1521–1528
5. Winter K., Cherry J.D., Harriman K.: Effectiveness of prenatal tetanus, diphtheria, and acellular pertussis vaccination on pertussis severity in infants. Clin. Infect. Dis., 2017; 64: 9–14
6. Winter K., Nickell S., Powell M., Harriman K.: Effectiveness of prenatal versus postpartum tetanus, diphtheria, and acellular pertussis vaccination in preventing infant pertussis. Clin. Infect. Dis., 2017; 64: 3–8
7. Amirthalingam G., Campbell H., Ribeiro S. i wsp.: Sustained effectiveness of the maternal pertussis immunization program in England 3 years following introduction. Clin. Infect. Dis., 2016; 63 (supl. 4): S236–S243
8. Baxter R., Bartlett J., Fireman B. i wsp.: Effectiveness of vaccination during pregnancy to prevent infant pertussis. Pediatrics, 2017; 139: e20 164 091
9. DeSilva M., Vazquez-Benitez G., Nordin J.D. i wsp.: Maternal Tdap vaccination and risk of infant morbidity. Vaccine, 2017; 35: 3655–3660
10. Skoff T.H., Blain A.E., Watt J. i wsp.: Impact of the US maternal tetanus, diphtheria, and acellular pertussis vaccination program on preventing pertussis in infants <2 months of age: a case control evaluation. Clin. Infect. Dis., 2017; doi: 10.1093/cid/cix724
11. Sukumaran L., McCarthy N.L., Kharbanda E.O. i wsp.: Infant hospitalizations and mortality after maternal vaccination. Pediatrics, 2018; pii: e20173310
12. Zaman K., Roy E., Arifeen S.E. i wsp.: Effectiveness of maternal influenza immunization in mother and infants. N. Engl. J. Med., 2008; 359: 1555–1564
13. Neuzil K.M., Reed G.W., Mitchel E.F. i wsp.: Impact of influenza on acute cardiopulmonary hospitalizations in pregnant women. Am. J. Epidemiol., 1998; 148: 1094–1102
14. Schanzer D.L., Langley J.M., Tam T.W.: Influenza-attributed hospitalization rates among pregnant women in Canada 1994–2000. J. Obstet. Gynaecol. Can., 2007; 29: 622–629
15. Siston A.M., Rasmussen S.A., Honein M.A. i wsp.: Pandemic 2009 influenza A(H1N1) virus illness among pregnant women in the United States. JAMA, 2010; 303: 1517–1525
16. Madhi S.A., Cutland C.L., Kuwanda L. i wsp.: Influenza vaccination of pregnant women and protection of their infants. N. Engl. J. Med., 2014; 371: 918–931
17. Nunes C.M., Cutland C.L., Jones S. i wsp.: Efficacy of maternal influenza vaccination against all cause lower respiratory tract infection hospitalizations in young infants: results from a randomized controlled trial. Clin. Infect. Dis., 2017; doi: 10.1093/cid/cix497
18. Shakib J. H. Korgenski K., Presson A.P. i wsp.: Influenza in infants born to women vaccinated during pregnancy. Pediatrics, 2016; 137 (6). pii: e20 152 360
19. Tapia M.D., Sow S.O., Tamboura B. i wsp.: Maternal immunisation with trivalent inactivated influenza vaccine for prevention of influenza in infants in Mali: a prospective, active controlled, observer blind, randomised phase 4 trial. Lancet Infect. Dis., 2016; 16: 1026–35
20. Tozzi A.E., Rava L., Ciofi degli Atti M.L., Salmaso S.; Progetto Pertosse Working Group: Clinical presentation of pertussis in unvaccinated and vaccinated children in the first six years of life. Pediatrics, 2003; 112 (5): 1069–1075
21. Kharbanda E.O., Vazquez-Benitez G., Lipkind H.S. i wsp.: Inactivated influenza vaccine during pregnancy and risks for adverse obstetric events. Obstet. Gynecol., 2013; 122: 659–667
22. Bratton K.N., Wardle M.T., Orenstein W.A. i wsp.: Maternal influenza immunization and birth outcomes of stillbirth and spontaneous abortion: a systematic review and meta analysis. Clin. Infect. Dis., 2015; 60: 11–19
23. Regan A. K. Moore H.C., de Klerk N. i wsp.: Seasonal trivalent influenza vaccination during pregnancy and the incidence of stillbirth: population based retrospective cohort study. Clin. Infect. Dis., 2016; pii: ciw082
24. Donegan K., King B., Bryan P.: Safety of pertussis vaccination in pregnant women in UK: observational study. BMJ, 2014; 349: g4219 doi: 10.1136/bmj.g4219
25. Kharbanda E.O., Vazquez-Benitez G., Lipkind H.S. i wsp.: Evaluation of the association of maternal pertussis vaccination with obstetric events and birth outcomes. JAMA, 2014; 312: 1897–1904
26. Kharbanda E.O., Vazquez-Benitez G., Lipkind H.S. i wsp.: Maternal Tdap vaccination: coverage and acute safety outcomes in the Vaccine Safety Datalink, 2007–2013. Vaccine, 2016; 34: 968–973
27. Berenson A.B., Hirth J.M., Rahman M. i wsp.: Maternal and infant outcomes among women vaccinated against pertussis during pregnancy. Hum. Vaccin. Immunother., 2016, 12: 1965–1971
28. Abu Raya B., Edwards K.M., Scheifele D.W., Halperin S.A.: Pertussis and influenza immunisation during pregnancy: a landscape review. Lancet Infect. Dis., 2017; 17: e209–222
29. Blanchard-Rohner G., Meier S., Ryser J. i wsp.: Acceptability of maternal immunization against influenza: The critical role of obstetricians. J. Matern. Fetal Neonatal. Med., 2012; 25: 1800–1809
30. Campbell H., Van Hoek A.J., Bedford H. i wsp.: Attitudes to immunisation in pregnancy amongst women targeted by such programmes in the UK. BJM, 2013; 8: doi.org/10.12968/ bjom.2015.23.8.566
31. Beel E.R., Rench M.A., Montesinos D.P. i wsp.: Knowledge and attitudes of postpartum women toward immunization during pregnancy and the peripartum period. Human Vaccines & Immunotherapeutics. 2013; 9: 1926–1931
32. Eppes C., Wu A., Cameron K.A. i wsp.: Does obstetrician knowledge regarding influenza increase H1N1 vaccine acceptance among their pregnant patients? Vaccine, 2012; 30: 5782–5784
33. Vishram B., Letley L., Van Hoek J.A. i wsp.: Vaccination in pregnancy: attitudes of nurses, midwives and health visitors in England. Hum. Vaccin. Immunother., 2018; 14: 179–188