Skróty: BCG (Bacillus Calmette-Guérin) – szczepionka przeciwko gruźlicy
Zgodnie z polskim Programem Szczepień Ochronnych (PSO) szczepienie przeciwko gruźlicy (BCG) jest bezpłatne i obowiązkowe do 15. roku życia. Optymalnie należy je wykonać w pierwszych dniach życia dziecka, jeszcze przed wypisaniem z oddziału noworodkowego do domu. Jest to ważne, ponieważ małe dzieci są m.in. najbardziej narażone na zachorowanie na gruźlicze zapalenie opon mózgowo-rdzeniowych i gruźlicę prosówkową, BCG jest najskuteczniejsza w zapobieganiu zachorowaniom na ciężkie postaci gruźlicy u dzieci, zmniejsza ryzyko zachorowania na gruźlicę po kontakcie domowym.
Mimo to coraz więcej rodziców nie wyraża zgody na podanie BCG zaraz po urodzeniu dziecka, w wyniku czego do poradni ambulatoryjnych zgłaszają się dzieci niezaszczepione przeciwko gruźlicy. Choć uzupełnienie zaległego szczepienia przeciwko gruźlicy u dziecka leży w gestii poradni podstawowej opieki zdrowotnej (POZ), to niestety w praktyce jest to trudne, głównie z przyczyn organizacyjnych.
Kwalifikacja do szczepienia przeciwko gruźlicy poza oddziałem noworodkowym
Celem kwalifikacji do szczepienia jest ustalenie stanu uodpornienia dziecka, wskazań do szczepień obowiązkowych i zalecanych oraz identyfikacja przeciwwskazań lub sytuacji wymagających zachowania szczególnej ostrożności przy szczepieniu (p. tab.). Rutynowa kwalifikacja do szczepienia powinna obejmować ukierunkowany wywiad przesiewowy (p. ramka) oraz przesiewowe badanie przedmiotowe (fizykalne).
| Tabela. Trwałe i czasowe przeciwwskazania do szczepienia przeciwko gruźlicy oraz sytuacje wymagające zachowania szczególnej ostrożności | ||
|---|---|---|
| trwałe przeciwwskazania | ||
| niedobory odporności komórkowej wrodzone lub nabyte zakażenie HIV bez względu na stan immunologiczny i klinicznya stan po przeszczepieniu narządu miąższowego lub szpiku gruźlica (przebyta lub czynna) ciężka reakcja anafilaktyczna po wcześniejszej dawce szczepionki lub na jakikolwiek jej składnik | ||
| czasowe przeciwwskazania | ||
| leczenie immunosupresyjne, w tym chemioterapia lub radioterapia powodujące znaczny
niedobór odporności stosowanie silnych immunosupresyjnych leków biologicznych u matki w okresie ciąży lub karmiącej piersiąb ciąża | ||
sytuacje wymagające zachowania szczególnej ostrożności
| umiarkowana lub ciężka ostra choroba przebiegająca z gorączką lub bez gorączki | zaostrzenie choroby przewlekłej aktywna choroba skóry, np. AZS, łuszczyca (jeżeli aktywne zmiany znajdują się w preferowanej okolicy wstrzyknięcia, można zmienić ramię na prawe lub ew. podać szczepionkę w udo) masa ciała <2000 gc brak aktualnego badania anty-HIV u matki w ciąży (33.–37. tc.)c a U dzieci urodzonych przez matki zakażone HIV szczepienie należy opóźnić do czasu
wykluczenia HIV u dziecka. | b Szczepienie „żywymi” szczepionkami można rozpocząć ≥6 mies. po ostatniej dawce leku (ryzyko ekspozycji dziecka na lek wywołujący istotny niedobór odporności). c Dotyczy szczepienia realizowanego jeszcze na oddziale noworodkowym. Szczepienie zaleca się po osiągnięciu masy ciała >2000 g. Badanie anty-HIV u matki należy wykonać jak najszybciej, a szczepienie noworodka wstrzymać do czasu otrzymania wyniku (w przypadku dodatniego należy wykluczyć zakażenie HIV u dziecka). AZS – atopowe zapalenie skóry, HIV – ludzki wirus niedoboru odporności |
Ramka. Przy kwalifikacji do szczepienia BCG należy uwzględnić:
1) wywiad rodzinny – czy w rodzinie dziecka występowały niedobory odporności
lub ciężkie zakażenia, lub niewyjaśnione zgony niemowląt lub małych
dzieci?
2) wywiad w kierunku narażenia na zakażenie HIV – czy u matki dziecka
wykluczono zakażenie HIV w ciąży?
3) wywiad w kierunku narażenia na gruźlicę – czy dziecko miało kontakt z osobą
chorą na gruźlicę lub czy w bliskim otoczeniu dziecka znajduje się osoba
przewlekle kaszląca (z nieznanego powodu)?
4) wywiad w kierunku niedoborów odporności (u dzieci szczepionych w wieku
ponoworodkowym) – czy u dziecka występowały w przeszłości ciężkie
zakażenia (sepsa, zapalenie opon mózgowo-rdzeniowych, powtarzające się
zapalenia płuc)?
Przedrukowano z: Ciach A., Matkowska-Kocjan A., Szenborn L.: Szczepienie przeciwko gruźlicy a niedobory odporności. Rozważania z okazji setnych urodzin BCG. Med. Prakt. Szczep., 2021; 2: 83–88
Ustalenie przyczyny braku szczepienia
Ważne jest, aby w trakcie kwalifikacji do szczepienia przeciwko gruźlicy ustalić, dlaczego nie wykonano go na oddziale noworodkowym. Do najczęstszych przyczyn należą:
- urodzenie w kraju, w którym nie prowadzi się powszechnych szczepień przeciwko gruźlicy (jednak niektóre dzieci otrzymują BCG w ramach szczepienia osób z grupy ryzyka [np. w Wielkiej Brytanii do grupy ryzyka należą dzieci, których rodzice lub opiekunowie pochodzą z kraju o dużej zapadalności na gruźlicę]),
- brak zgody rodziców na szczepienie w pierwszych dniach życia,
- stwierdzenie przeciwwskazań do szczepienia na oddziale noworodkowym (dodatni wywiad rodzinny w kierunku ciężkich niedoborów odporności, przyjmowanie przez matkę w okresie ciąży silnych leków immunosupresyjnych, zakażenie HIV u matki).
W celu wyeliminowania ryzyka ponownego podania szczepionki i przeciwwskazań do szczepienia (p. tab.) należy także dokładnie zapoznać się z dokumentacją medyczną dziecka dostarczoną przez rodziców (książeczka szczepień, karta informacyjna z oddziału neonatologii) oraz kartą szczepień.
Ocena blizny po szczepieniu
Przy kwalifikacji do szczepienia należy również sprawdzić, czy na lewym ramieniu dziecka widoczna jest charakterystyczna biaława blizna o średnicy kilku milimetrów (występuje u 90–95% osób szczepionych BCG). W przypadku jej stwierdzenia należy zrezygnować z ponownego szczepienia.
Ryzyko czynnej gruźlicy
Jednym z przeciwwskazań do podania BCG jest przebyta lub czynna gruźlica. Jednocześnie wraz z wiekiem dziecka zwiększa się ryzyko kontaktu z chorym na gruźlicę. W związku z tym przy kwalifikacji do szczepienia zaleca się zebrać szczegółowy wywiad dotyczący występowania gruźlicy oraz jej objawów u domowników lub osób, z którymi ma ono bliski i częsty kontakt (np. dziadkowie, opiekunka itp.). Należy pamiętać, że większe ryzyko zachorowania na gruźlicę dotyczy dzieci, w których bliskim otoczeniu znajduje się osoba zakażona HIV, oraz przebywających przez >3 miesiące w regionach o dużej zapadalności na gruźlicę (>40/100 000/rok). W szczególnych sytuacjach przed szczepieniem należy wykonać test skórny RT23 (próbę tuberkulinową) lub test wydzielania interferonu γ (IGRA).
Wskazania do wykonania próby tuberkulinowej (RT23)
Wskazaniem do wykonania testu RT23 lub IGRA przed kwalifikacją do szczepienia BCG jest:
- kontakt z chorym na gruźlicę,
- zachorowanie na gruźlicę u bliskiego krewnego w ciągu ostatnich 5 lat,
- objawy wskazujące na gruźlicę.
Niestety badań tych nie można przeprowadzić w poradni POZ, dlatego dziecko wymaga skierowania do poradni pulmonologicznej lub chorób zakaźnych, w zależności od praktyk obowiązujących w danym regionie.
Próbę tuberkulinową można przeprowadzić za pomocą testu duńskiego (jedyny dostępny na rynku test Tuberculin PPD RT 23 SSI). Zgodnie z Charakterystyką Produktu Leczniczego jest to bezbarwny lub jasnożółty klarowny roztwór do wstrzykiwań. Skrót PPD oznacza oczyszczoną pochodną białkową rozpuszczoną w izotonicznym roztworze NaCl. Jedna dawka testu (0,1 ml) zawiera 0,04 mg tuberkuliny PPD RT 23 oraz substancje pomocnicze o znanym działaniu (dwuwodny fosforan disodu [0,76 mg], diwodorofosforan potasu [0,145 mg], chlorek sodu [0,48 mg], hydroksychinoliny siarczan potasu [10 µg]).
Test Tuberculin PPD RT 23 SSI przeznaczony jest wyłącznie do diagnostyki. Można go stosować we wszystkich grupach wiekowych do wykonania próby tuberkulinowej Mantoux:
- w diagnostyce zakażenia prątkiem gruźlicy,
- w celu zakwalifikowania do szczepienia przeciwko gruźlicy tylko pacjentów z ujemnym wynikiem testu tuberkulinowego lub jako test po szczepieniu.
Preparat podaje się tak samo jak BCG (wstrzyknięcie śródskórne), z tym że w środkową trzecią część przedramienia. Przez około 10 min w miejscu wstrzyknięcia powinno się utrzymywać małe, blade uwypuklenie o średnicy 8–10 mm. Brak uwypuklenia oznacza, że wstrzyknięcie wykonano zbyt głęboko i próbę tuberkulinową należy powtórzyć na drugim przedramieniu lub na tym samym w odległości ≥4 cm od miejsca pierwszego wstrzyknięcia. Reakcję należy ocenić 48–72 godzin po wykonaniu testu, uwzględniając tylko naciek (stwardnienie). Średnicę nacieku (stwardnienia) mierzy się poprzecznie do długiej osi przedramienia. Osobom z dodatnim wynikiem testu (płaskie, nierówne, nieznacznie podniesione stwardnienie o średnicy ≥6 mm otoczone zaczerwienieniem) nie należy podawać BCG, a osoby z ujemnym wynikiem należy zaszczepić przeciwko gruźlicy w ciągu 3 miesięcy od odczytania wyniku próby. Należy pamiętać, że po szczepieniu preparatami „żywymi” podawanymi we wstrzyknięciu (np. przeciwko odrze, śwince i różyczce [MMR], ospie wietrznej) może dojść do zmniejszenia reaktywności, konsekwencją czego może być fałszywie ujemny wynik próby. W związku z tym jeśli próby tuberkulinowej nie można wykonać jednocześnie ze szczepieniem, należy ją odroczyć o 4–6 tygodni.
Koadministracja z innymi szczepionkami
BCG można podawać w trakcie tej samej wizyty szczepiennej z innymi szczepionkami „nieżywymi” lub „żywymi” (przeciwko rotawirusom, grypie, MMR, ospie wietrznej). Jeśli BCG i innej szczepionki „żywej” nie podano tego samego dnia, drugą należy podać po upływie ≥4 tygodni od podania pierwszej (choć brytyjski Joint Committee on Vaccination and Immunisation dopuszcza podanie w dowolnym czasie). Zalecenie to nie dotyczy BCG i szczepionki przeciwko rotawirusom, które można podawać w dowolnym odstępie (p. Jak podawać szczepionki przeciwko rotawirusom z innymi szczepieniami uwzględnionymi w PSO? – przyp. red.).
Problemy techniczne związane ze szczepieniem przeciwko gruźlicy poza oddziałem noworodkowym
Stosowana w Polsce szczepionka przeciwko gruźlicy (BCG-10) składa się z proszku i rozpuszczalnika do sporządzania zawiesiny do wstrzyknięć śródskórnych. Przed rekonstytucją proszek w ampułce lub fiolce jest suchy, bezpostaciowy, biały lub jasnokremowy. Jedna dawka szczepionki (0,1 ml) zawiera 50 µg półsuchej masy prątków BCG, co odpowiada 150 000–600 000 żywych prątków BCG podszczepu brazylijskiego Moreau. Szczepionkę należy rozpuścić w 1 ml izotonicznego roztworu NaCl. Po rekonstytucji powstaje homogenna, jednorodna zawiesina, bez widocznych konglomeratów, w objętości pozwalającej na pobranie łącznie do 10 dawek szczepionki. Do strzykawki należy pobrać tylko 1 dawkę szczepionki dla jednego pacjenta (0,1 ml). Szczepionkę można podać tylko za pomocą specjalnej tuberkulinowej strzykawki z dobrze dopasowaną, skośnie ściętą, krótką igłą (25G lub 26G). Wiele trudności w realizacji szczepienia przeciwko gruźlicy poza oddziałem noworodkowym wynika właśnie z cech samego preparatu.
Wykonywanie wstrzyknięć śródskórnych wymaga doświadczenia, którego nie mają wszystkie pielęgniarki (śródskórnie podaje się tylko BCG, dlatego pielęgniarki pracujące w przychodniach POZ wykonują to szczepienie znacznie rzadziej niż położne i pielęgniarki na oddziałach noworodkowych lub nie wykonują go wcale). Szczepienie powinny wykonywać tylko odpowiednio przeszkolone do tego osoby, ponieważ błędy techniczne mogą być przyczyną odczynów niepożądanych (p. Błędy wykonawcze przy realizacji szczepień – przyp. red.), choć prawdopodobnie nie wpływają na skuteczność szczepionki.
BCG należy podać śródskórnie w zewnętrzną 1/3 górną część lewego ramienia, po wcześniejszym odkażeniu skóry alkoholem i odczekaniu aż wyschnie. Skórę ramienia w miejscu podania szczepionki należy uchwycić kciukiem i palcem wskazującym jednej ręki, a igłę wprowadzić ukośnie na głębokość około 2 mm pod wierzchnią warstwę skóry, prawie równolegle do jej powierzchni. Po prawidłowym podaniu 0,1 ml BCG powinien powstać śródskórny bąbel o średnicy około 7 mm (technikę szczepienia przeciwko gruźlicy szczegółowo opisano w artykule dostępnym w serwisie „Szczepienia” [p. Technika wykonania szczepienia BCG – przyp. red.]).
Problemem może okazać się również zebranie odpowiedniej liczby dzieci do szczepienia, ponieważ fiolka szczepionki jest 10-dawkowa.
Niepożądane odczyny poszczepienne
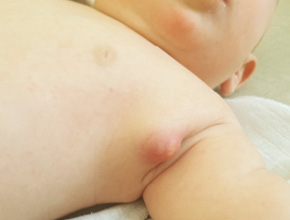
U 90–95% osób 2–4 tygodni po prawidłowym podaniu BCG w miejscu wstrzyknięcia powstaje naciek, który utrzymuje się przez kilka tygodni. Przeważnie na szczycie nacieku tworzy się krostka, a następnie owrzodzenie, zazwyczaj o średnicy 2–5 mm (maks. do 10 mm). Zmiana goi się samoistnie w ciągu 2–3 miesięcy, pozostawiając białawą bliznę o średnicy kilku milimetrów. U niektórych osób z krostki może się sączyć płyn surowiczy przez dłuższy czas, co nie jest powikłaniem i nie wymaga leczenia, a jedynie utrzymywania tej okolicy w czystości. U 5–10% zaszczepionych w miejscu wkłucia nie powstaje zmiana skórna, a następnie blizna, dlatego jej brak nie świadczy o niewykonaniu szczepienia.
Taka reakcja miejscowa jest normalna w przypadku szczepienia BCG. Zmiana w miejscu wstrzyknięcia (nacieczenie, krostka, owrzodzenie, czasami wyciek płynu surowiczego) zwykle ustępuje samoistnie w ciągu 3 miesięcy i nie wymaga leczenia. Powiększenie okolicznych węzłów chłonnych (najczęściej pachowych) do 15 mm uznaje się za spodziewaną, prawidłową reakcję poszczepienną.
Nieprawidłowa technika szczepienia BCG zwiększa ryzyko powikłań miejscowych, również ciężkich, takich jak: duże owrzodzenie (o średnicy >1 cm), ropień lub keloid (najczęściej w wyniku podania szczepionki zbyt wysoko, w górną część mięśnia naramiennego). Czasami stanowią one reakcję indywidualną. Jeżeli w ciągu 24–48 godzin po szczepieniu BCG pojawia się odczyn miejscowy oraz w ciągu 5–7 dni ropień, to można podejrzewać wcześniejsze zakażenie prątkami gruźlicy.
Ciężkie reakcje uogólnione po podaniu BCG zdarzają się bardzo rzadko (ok. 2/mln) i na ogół dotyczą osób z ciężkim niedoborem odporności. W przypadku ciężkich reakcji miejscowych lub zapalenia okolicznych węzłów chłonnych konieczna jest konsultacja medyczna, a następnie indywidualna decyzja o dalszym postępowaniu, ale najczęściej nie stosuje się leczenia, ponieważ objawy te ustępują samoistnie (p. Powiększenie lokalnych węzłów chłonnych po szczepieniu przeciwko gruźlicy – przyp. red.). Uogólnione zakażenie prątkiem szczepionkowym wymaga porady specjalistycznej, diagnostyki bakteriologicznej i układu immunologicznego oraz leczenia przeciwgruźliczego w warunkach szpitalnych.
Podsumowanie
Dzieci, których nie zaszczepiono przeciwko gruźlicy w trakcie pobytu na oddziale noworodkowym, należy jak najszybciej zaszczepić przeciwko tej chorobie (obowiązek dotyczy dzieci do 15. rż.). Niestety realizacja tego szczepienia poza oddziałem noworodkowym jest utrudniona, głównie z przyczyn technicznych i organizacyjnych. Często BCG nie można podać w trakcie rutynowej wizyty szczepiennej w poradni POZ (np. trudna technika wstrzyknięcia śródskórnego, konieczność zebranie odpowiedniej liczby dzieci do szczepienia). Brakuje także poradni konsultacyjnych ds. szczepień (działających przy poradniach chorób zakaźnych), a dodatkowo tylko niektóre z nich realizują to szczepienie (p. Jak uzupełnić szczepienia u zdrowego dziecka z opóźnieniami w realizacji szczepień? – przyp. red.). Uważam, że koniecznie należy wytypować poradnie rejonowe, w których bez przeszkód będzie można podać BCG, oraz placówki odpowiedzialne za diagnostykę w kierunku gruźlicy przed szczepieniem.
Piśmiennictwo:
1. Komunikat Głównego Inspektora Sanitarnego z dnia 28 października 2022 r. w sprawie Programu Szczepień Ochronnych na rok 2023. Dz. U. Ministra Zdrowia, poz. 1132. Standard kwalifikacji do szczepienia dzieci i młodzieży. Wytyczne Polskiego Towarzystwa Wakcynologii. Med. Prakt. Szczep. WS, 1/2019
3. Magdzik W., Naruszewicz-Lesiuk D., Zieliński A. (red): Wakcynologia. Wydanie II. Bielsko-Biała, α-medica press, 2007
4. Smith K.C., Orme I.M., Starke J. R.: Tuberculosis vaccines. (W:) Orenstein W., Offit P., Edwards K.M., Plotkin S.: Plotkin’s Vaccines. 6th ed., Elsevier Saunders, 2013: 801
5. Charakterystyka Produktu Leczniczego Tuberculin PPD RT 23 SSI
6. Charakterystyka Produktu Leczniczego Szczepionka BCG-10
7. AAP: Red Book: Report of the Committee on Infectious Diseases. www.aapredbook.org
8. Hamborsky J., Kroger A., Wolfe S. (red.): Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. Wyd. 13. Public Health Foundation, Waszyngton, 2015 (www.cdc.gov/vaccines/pubs/pinkbook/)
9. Australian Immunization Handbook, 2022. https://immunisationhandbook.health.gov.au/
10. New Zealand Ministry of Health: Immunisation Handbook. 2020, wyd. 3. Wellington, Ministry of Health. www.health.govt.nz/publication/immunisation-handbook-2020 (dostęp: 05.01.2023)
11. ECDC: Immunisation and vaccines. ecdc.europa.eu/en/immunisation-and-vaccines (dostęp: 05.01.2023)
12. WHO: Immunization, vaccines and biologicals. www.who.int/immunization/policy/en/ (dostęp: 05.01.2023)
13. Ezeanolue E., Harriman K., Hunter P. i wsp.: General best practice guidelines for immunization. Best practices guidance of the Advisory Committee on Immunization Practices (ACIP). www.cdc.gov/vaccines/hcp/acip-recs/general-recs/downloads/general-recs.pdf (dostęp: 05.01.2023)
14. National Advisory Committee on Immunization: Canadian Immunization Guide. www.canada.ca/en/public-health/services/immunization/national-advisory-committee-on-immunization-naci.html (dostęp: 05.01.2023)
15. Public Health England: Immunization against infectious disease: tuberculosis. Green Book. www.gov.uk/government/publications/tuberculosis-the-green-book-chapter-32
16. Matkowska-Kocjan A., Szenborn L.: Błędy wykonawcze przy realizacji szczepień ochronnych i wynikające z nich niepożądane odczyny poszczepienne. Med. Prakt. Szczep., 2017; 3: 90–96