Otyłość brzuszna charakteryzuje się nadmiernym nagromadzeniem tkanki tłuszczowej wewnątrz jamy brzusznej. Zwiększa ona ryzyko rozwoju wielu chorób przewlekłych m.in., cukrzycy typu 2 i chorób sercowo-naczyniowych. Wśród jej głównych przyczyn wymienia się dodatni bilans energetyczny, czyli spożywanie nadmiernych ilości energii w stosunku do ich wydatkowania.
Otyłość - definicja
Według Światowej Organizacji Zdrowia (WHO) nadwaga i otyłość to nieprawidłowe, nadmierne nagromadzenie tkanki tłuszczowej w organizmie człowieka, będące efektem utrzymującego się przez dłuższy czas dodatniego bilansu energetycznego. O dodatnim bilansie energetycznym mówimy, gdy podaż energii przewyższa wydatek energetyczny.
Otyłość - przyczyny
Rozwój otyłości zależny jest od wielu czynników. Wymienia się tu m.in. czynniki:
- genetyczne
- hormonalne (m.in. niedoczynność tarczycy)
- psychologiczne (depresja, stany lękowe, zaburzenie regulacji odczuwania głodu i sytości)
- społeczne i
- środowiskowe.
Otyłość brzuszna
Otyłość brzuszna zwana inaczej wisceralną, centralną, androidalną lub typu „jabłko”, jak sama nazwa sugeruje, to otyłość charakteryzująca się nadmiernym nagromadzeniem tkanki tłuszczowej wewnątrz jamy brzusznej.
Ten typ otyłości uważa się za bardziej niebezpieczny ze zdrowotnego punktu widzenia niż otyłość pośladkowo-udową (zwana inaczej otyłością gynoidalną lub typu „gruszka). Otyłość brzuszna częściej dotyczy mężczyzn. Z kolei u kobiet częściej występuje w wieku pomenopauzalnym niż przed 50. rokiem życia.
Otyłość brzuszna - konsekwencje
Ponieważ nadmiar tkanki tłuszczowej wewnątrz jamy brzusznej sprzyja insulinooporności i upośledzeniu tolerancji glukozy, jej nadmiar zwiększa ryzyko rozwoju cukrzycy typu 2, chorób sercowo-naczyniowych, nadciśnienia tętniczego oraz niektórych typów nowotworów. W konsekwencji prowadzi to do obniżenia jakości życia i zwiększonej śmiertelności.
Brzuszne nagromadzenie tkanki tłuszczowej oraz jej nadmiar w przedniej części szyi zwiększa ryzyko obturacyjnego bezdechu sennego (OBS). Są to powtarzające się incydenty zwężenia lub zamknięcia górnych dróg oddechowych na poziomie gardła, przy zachowanej pracy mięśni oddechowych. W konsekwencji dochodzi do spłycenia oddechu lub bezdechu podczas snu. To z kolei powoduje mniejsze wysycenie krwi tętniczej tlenem.
Otyłość brzuszna – kryteria diagnostyczne
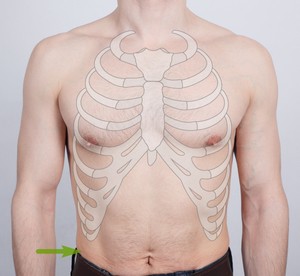
Ryc. Aby ocenić otyłość brzuszną wystarczy dokonać pomiaru obwodu pasa w połowie odległości między dolnym brzegiem łuku żebrowego i górnym grzebieniem kości biodrowej
Zgodnie z kryteriami diagnostycznymi International Diabetes Federation (IDF) w populacji dorosłych Europejczyków otyłość brzuszną diagnozuje się przy obwodzie talii ≥94 cm u mężczyzn oraz ≥80 cm u kobiet.
Innym prostym wskaźnikiem służącym ocenie rozmieszczenia (dystrybucji) tkanki tłuszczowej w organizmie jest wskaźnik talia–biodro (WHR).
Oblicza się go jako iloraz obwodu talii i bioder (w centymetrach). W prosty sposób można dowiedzieć się czy mamy do czynienia z pacjentem z otyłością brzuszną (androidalną czy pośladkowo-udową (gynoidalną).
Otyłość brzuszną rozpoznaje się u kobiet, gdy WHR >0,85, a w przypadku mężczyzn WHR >0,9.
Leczenie otyłości brzusznej
Podstawą leczenia otyłości jest leczenie żywieniowe. Nie ma znaczenia, czy mamy do czynienia z otyłością brzuszną czy pośladkowo-udową. Postępowanie jest zawsze takie samo. Zmianom nawyków żywieniowych powinny towarzyszyć także inne prozdrowotne zachowania, takie jak: zwiększenie poziomu aktywności fizycznej oraz interwencje behawioralne i psychologiczne.
W uzasadnionych przypadkach do leczenia otyłości wdraża się także leczenie farmakologiczne lub operacyjne (operacje bariatryczne).
Polecamy: Chirurgia jedyną skuteczną metodą leczenia otyłości olbrzymiej
Podstawą leczenia żywieniowego otyłości jest umiarkowane zmniejszenie kaloryczności diety. Stosuje się wtedy dietę hipokaloryczną, w której zmniejsza się dzienne spożycie energii o 500–600 kcal w stosunku do całodziennego zapotrzebowania energetycznego.
Takie zmniejszenie dziennego spożycia energii prowadzi do ubytku masy ciała wynoszącego około 0,5 kg tygodniowo (czyli około 2 kg miesięcznie). W praktyce oznacza to przestrzeganie diety o energetyczności około 1200–1500 kcal/d w przypadku kobiet i 1500–1800 kcal/d dla mężczyzn.
W leczeniu otyłości nie rekomenduje się diet wprowadzających nadmierne restrykcje kaloryczne oraz niezbilansowanych pod względem podstawowych składników odżywczych (białka, tłuszczu i węglowodanów).
W kwestii zmian żywieniowych istotne jest prowadzenie regularnego sposobu odżywiania, co w praktyce powinno oznaczać spożywanie od 3–5 posiłków w ciągu dnia i zachowanie przerwy nocnej.
Z produktów rekomendowanych w leczeniu otyłości, co oznacza, że na tych produktach należy bazować w swoim jadłospisie, wymienia się:
- warzywa i owoce
- pełnoziarniste produkty zbożowe (pieczywo razowe, żytnie, graham, płatki owsiane, grube kasze, ryż brązowy i makarony pełnoziarniste)
- nasiona roślin strączkowych
- chude mięso (np. drób) i ryby
- orzechy oraz
- produkty nabiałowe (zwłaszcza naturalne jogurty, kefiry, maślanki oraz sery twarogowe).
W diecie należy unikać produktów wysokoprzetwowrzonych obfitujących w nadmierne ilości cukru i tłuszczów zwierzęcych oraz całkowicie zrezygnować z napojów słodzonych.
Z kolei wśród modeli żywieniowych o udowodnionych korzyściach zdrowotnych oraz skutecznych i bezpiecznych w dłuższej perspektywie czasowej wymienia się dietę śródziemnomorską, dietę DASH (Dietary Approaches to Stop Hypertension) wegetariańską lub fleksitariańską.
Brzuch tarczycowy – czy coś takiego istnieje?
Na licznych stronach internetowych od dłuższego czasu można się spotkać z pojęciem „brzucha tarczycowego”. Nazwa ta sugeruje, że obserwowana otyłość wynika z nieprawidłowości w funkcjonowaniu gruczołu tarczowego. Należy bardzo wyraźnie podkreślić, że takie określenie nie istnieje w piśmiennictwie naukowym.
Rzeczywiście pewne zaburzenia hormonalne, m.in. niedoczynność tarczycy występują częściej u chorych na otyłość niż w populacji osób zdrowych. Z drugiej strony zwraca się uwagę, że zaburzenia hormonalne obserwowane u chorych na otyłość często mają charakter wtórny. Oznacza to, że są one skutkiem, a nie przyczyną otyłości. W uproszczeniu można powiedzieć, że są one pewnym przystosowaniem do zmian zachodzących w organizmie wraz ze zwiększającą się ilością tkanki tłuszczowej. I tak w przypadku chorych na otyłość dochodzi do zwiększonego obwodowego zużycia tyroksyny, czego konsekwencją może być zwiększenie stężenia tego hormonu. Dodatkowo wzrost stężenia TSH może wynikać ze zwiększonego stężeniem insuliny i leptyny w organizmie.
Uważa się, że skuteczna redukcja masy ciała oraz utrzymanie jej w dłuższej perspektywie czasowej ułatwia wyrównanie nieprawidłowości hormonalnych.