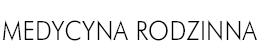Skróty: HSV – wirus opryszczki zwykłej, PCR – reakcja łańcuchowa polimerazy, UV – promieniowanie ultrafioletowe
Pytanie 1. Czy wystąpienie opryszczki wargowej u matki karmiącej piersią wymaga specjalnego postępowania?
Karmiąca piersią kobieta z aktywnym zakażeniem
wirusem opryszczki zwykłej (HSV-1) w okolicy
twarzy może kontynuować karmienie, powinna
jednak zachować szczególną ostrożność, aby zminimalizować
ryzyko zakażenia dziecka. W tym
celu nie wolno dopuścić do kontaktu zmian w obrębie
warg matki z dzieckiem (nie całować, nie dotykać
wargami rąk dziecka itp.). Można rozważyć
stosowanie maseczki. Bezwzględnie należy myć
ręce przed kontaktem z dzieckiem. W przypadku opryszczki na brodawce piersiowej
lub na otoczce piersi nie należy karmić chorą
piersią, natomiast karmienie zdrową piersią jest
jak najbardziej wskazane. Aby utrzymać laktację,
należy zalecić, aby do czasu przyschnięcia zmian
odciągać pokarm z chorej piersi. Odciągnięte mleko
można podać dziecku tylko jeśli istnieje możliwość
jego odciągnięcia bez kontaminacji wirusem,
co w praktyce zdarza się rzadko. Zazwyczaj,
do czasu wygojenia się zmian matki wylewają
pokarm odciągnięty z chorej piersi. Jeśli zmiany
są umiejscowione powyżej otoczki, wystarczy je
zakryć (np. opatrunkiem) i karmić umiejętnie, aby
dziecko nie miało z nimi kontaktu.
Podczas karmienia piersią można stosować
acyklowir – w lekospisie Hale’a (w Polsce dostępny
jako stworzony we współpracy z prof. Hale’em
Laktacyjny Leksykon Leków: www.kobiety.med.pl/leki/search.php) jest on zaszeregowany jako lek bezpieczny (L2), choć przechodzi do pokarmu matki. Na podstawie dostępnych danych obliczono, że gdy matka przyjmowała 200 mg leku 5 razy
dziennie, dawka dobowa dziecka wynosiła <1 mg
acyklowiru. Nie obserwowano działań niepożądanych u dzieci, nawet w przypadku zastosowania
większych dawek u matki. Acyklowir ma krótki
czas półtrwania (2,4 h), a maksymalne stężenie w mleku osiąga 1,5–2 godzin po podaniu. Lek
należy przyjmować tuż po karmieniu i starać się
unikać karmienia w okresie maksymalnego stężenia
leku w mleku. (MNG)
Piśmiennictwo:
1. Hale T.W., Rowe H.E.: Medications and Mothers’ Milk 2017. Springer Publishing Company, New York 20172. Nehring-Gugulska M., Żukowska-Rubik M., Pietkiewicz A. (red.): Karmienie piersią w teorii i praktyce. Medycyna Praktyczna, Kraków 2012. Wydanie II poprawione, 2017
Pytanie 2. Czy i jak leczyć opryszczkę narządów płciowych u kobiety w ciąży?
Po pierwsze, potwierdzić rozpoznanie. W przypadku
podejrzenia opryszczki narządów płciowych u kobiety w ciąży zaleca się pobranie materiału w celu przeprowadzenia izolacji wirusa (hodowla)
bądź badania metodą reakcji łańcuchowej polimerazy
(PCR) i potwierdzenia zakażenia HSV.
Po drugie, należy rozważyć rozwiązanie ciąży
drogą cięcia cesarskiego, które zmniejsza (choć nie
eliminuje całkowicie) ryzyko zakażenia noworodka.
Po trzecie, należy określić, czy doszło do zakażenia
noworodka. Od dzieci urodzonych przez matki z czynną opryszczką należy 24 godziny po porodzie
pobrać wymazy ze spojówek, nosogardła, skóry i odbytu w celu hodowli lub badania metodą PCR.
Jeżeli wyniki badań będą ujemne, po 72 godzinach
obserwacji bezobjawowego noworodka można wypisać
do domu. Natomiast w przypadku trudnych
warunków socjalnych rodziny obserwację można
wydłużyć do 96 godzin. Dodatni wynik któregokolwiek z wymazów jest wskazaniem do rozpoczęcia
podawania acyklowiru drogą dożylną oraz pobrania
płynu mózgowo-rdzeniowego i wykonania
badania na obecność HSV. Jeżeli wynik badania
płynu mózgowo-rdzeniowego jest ujemny, leczenie
acyklowirem należy prowadzić przez 10 dni, jeśli
dodatni – przez co najmniej 21 dni.
Ciężarne z opryszczką i noworodki urodzone
przez kobiety zakażone HSV, jak też noworodki z opryszczką wymagają izolacji kontaktowej (dotyczy
to okresu pobytu w szpitalu; należy unikać
dotykania chorego i myć ręce po każdym kontakcie z nim). Karmienie piersią jest dopuszczalne, o ile opryszczka nie jest zlokalizowana na piersi
(p. pyt. 1) (EK)
Piśmiennictwo:
1. ACOG Committee on Practice Bulletins: ACOG Practice Bulletin. Clinical management guidelines for obstetrician-gynecologists. No. 82 June 2007. Management of herpes in pregnancy. Obstet. Gynecol., 2007; 109 (6): 1489–1498; komentarz: Am. Fam. Physician, 20081; 77 (3): 3692. Allen U.D., Robinson J.L.; Canadian Paediatric Society, Infectious Diseases and Immunization Committee: Prevention and management of neonatal herpes simplex virus infections. Paediatr. Child Health, 2014; 19 (4): 201–212
3. Berardi A., Lugli L., Rossi C. i wsp.: Neonatal herpes simplex virus. J. Matern. Fetal Neonatal Med., 2011; 24 (supl. 1): 88–90
4. Freij B.J.: Management of neonatal herpes simplex virus infections. Indian J. Pediatr., 2004; 71 (10): 921–926
5. Gantt S., Muller W.J.: The immunologic basis for severe neonatal herpes disease and potential strategies for therapeutic intervention. Clin. Dev. Immunol., 2013; 2013: 369172
6. Gardella C., Brown Z.: Prevention of neonatal herpes. BJOG, 2011; 118 (2): 187–192
7. Gardella C., Huang M.L., Wald A. i wsp.: Rapid polymerase chain reaction assay to detect herpes simplex virus in the genital tract of women in labor. Obstet. Gynecol., 2010; 115 (6): 1209–1216
8. Hollier L.M., Wendel G.D.: Third trimester antiviral prophylaxis for preventing maternal genital herpes simplex virus (HSV) recurrences and neonatal infection. Cochrane Database Syst. Rev. 2008; (1): CD004946 (uaktualnione 04.02.2008); komentarz: Evid. Based Med., 2008; 13 (6): 178
9. Infect. Dis. Obstet. Gynecol., 2012; 2012: 385697
10. J. Obstet. Gynaecol. Can., 2008; 30 (6): 514–519
11. Kimberlin D.W., Brady M.T., Jackson M.A., Long S.S. (red.): Red Book, 30th Edition (2015). 2015 Report of the Committee on Infectious Diseases, 30th Edition. American Academy of Pediatrics, 2015
12. Kimberlin D.W.: Herpes simplex virus infections in neonates and early childhood. Semin. Pediatr. Infect. Dis., 2005; 16 (4): 271–281
13. Kimberlin D.W.: Herpes simplex virus infections of the newborn. Semin. Perinatol., 2007; 31 (1): 19–25
14. Money D., Steben M.; Infectious Diseases Committee: Guidelines for the management of herpes simplex virus in pregnancy. J. Obstet. Gynaecol. Can., 2008; 30 (6): 514–519
15. O’Riordan D.P., Golden W.C., Aucott S.W.: Herpes simplex virus infections in preterm infants.
16. Patel R., Alderson S., Geretti A. i wsp.; IUSTI/WHO Europe: European guideline for the management of genital herpes, 2010. Int. J. STD AIDS, 2011; 22 (1): 1–10
17. Pediatrics, 2006; 118 (6): e1612–e1620
18. Pinninti S.G., Angara R., Feja K.N. i wsp.: Neonatal herpes disease following maternal antenatal antiviral suppressive therapy: a multicenter case series. J. Pediatr. 2012; 161 (1): 134–138.e1–3
19. Pinninti S.G., Kimberlin D.W.: Management of neonatal herpes simplex virus infection and exposure. Arch. Dis. Child Fetal Neonatal Ed., 2014; 99 (3): F240–F244
20. Sanders J.E., Garcia S.E.: Pediatric herpes simplex virus infections: an evidence-based approach to treatment. Pediatr. Emerg. Med. Pract., 2014; 11 (1): 1–19
21. Sauerbrei A., Wutzler P.: Herpes simplex and varicella-zoster virus infections during pregnancy: current concepts of prevention, diagnosis and therapy. Part 1: herpes simplex virus infections. Med. Microbiol. Immunol., 2007; 196 (2): 89–94
22. Stanberry L.R.: Neonatal herpes in premature infants: a special problem. Pediatrics, 2006; 118 (6): 2543–2544
23. Straface G., Selmin A., Zanardo V. i wsp.: Herpes simplex virus infection in pregnancy.
24. Swiss Herpes Management Forum: Swiss recommendations on management of genital herpes and herpes simplex virus infection in neonates Swiss Med. Wkly, 2004; 134 (15–16): 205–214
25. Thompson C., Whitley R.: Neonatal herpes simplex virus infections: where are we now? Adv. Exp. Med. Biol., 2011; 697: 221–230
26. Urato A.C., Caughey A.B.: Universal prenatal herpes screening is a bad idea in pregnancy. Lancet, 2006; 368 (9539): 898
27. Workowski K.A., Bolan G.A.; Centers for Disease Control and Prevention: Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm. Rep., 2015; 64 (RR- 03):1–137; wersja poprawiona: MMWR Recomm. Rep. 2015; 64 (33): 924; komentarz: Ann. Emerg. Med., 2015; 66 (5): 527–588
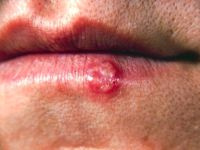
Pytanie 3. Czy nawracająca opryszczka u dziecka (5 epizodów w ciągu 3 mies.) wymaga diagnostyki np. w kierunku niedoboru odporności?
Niedobory odporności rzeczywiście sprzyjają przewlekłemu
występowaniu opryszczki wargowej oraz
jej nawrotom, podczas których trwa dłużej i ma
cięższy przebieg. Jeżeli jednak poza tym dziecko
jest zdrowe, rozwija się prawidłowo, w wywiadzie
nie stwierdzono pierwotnych niedoborów odporności
czy przeszłości chorobowej wskazującej na niedobór
odporności (np. ≥4 zakażeń ucha środkowego,
≥2 ciężkich zapaleń zatok rocznie, ≥2 ciężkich zakażeń
inwazyjnych, ≥2 nieskutecznych antybiotykoterapii,
braku przyrostu masy ciała, nawracających
ropni skóry lub narządów wewnętrznych,
uporczywych pleśniawek lub grzybic), a wyniki
badań laboratoryjnych są prawidłowe (w morfologii
krwi z rozmazem prawidłowy wzór odsetkowy
oraz prawidłowa liczba limfocytów/mm3), to
samo wystąpienie w ciągu 3 miesięcy 5 epizodów
opryszczki nie stanowi jeszcze wystarczającej
przesłanki do podejrzewania niedoboru odporności i nie wymaga specjalistycznej diagnostyki w tym kierunku, gdyż u osób zdrowych dochodzi
przeciętnie do 1–6 nawrotów opryszczki rocznie.
Częsta, nawrotowa opryszczka zdarza się więc
osobom z prawidłową odpornością. Wiele czynników,
takich jak: działanie światła słonecznego lub
promieniowanie ultrafioletowe (UV), zakażenia
górnych dróg oddechowych, gorączka, przemęczenie, urazy, zabiegi stomatologiczne, miesiączka,
stosowanie glikokortykosteroidów, operacje chirurgiczne i stres psychiczny sprzyjają nawrotom
opryszczki. Nawroty opryszczki mogą występować
co kilka dni, a także w odstępie tygodni, miesięcy i lat. U osób zdrowych obserwuje się tendencję
do coraz rzadszego i łagodniejszego występowania
opryszczki wraz z upływem czasu. Dokładna epidemiologia
choroby nie jest znana.
Możliwe są 2 opcje leczenia acyklowirem:
krótkoterminowe podawanie przy każdym epizodzie
(15 mg/kg mc., maksymalnie 200 mg doustnie 4 ×/d przez 7 dni; leczenie należy rozpocząć przy
pierwszych objawach, jak np. miejscowy świąd)
oraz przewlekłe leczenie supresyjne – profilaktyka
wtórna opryszczki. Zalecana dawka u dorosłych i dzieci >12. roku życia wynosi 400 mg 2 razy na dobę. Nie przeprowadzono badań obejmujących
małe dzieci. Według uzgodnionego
stanowiska u dzieci <12. roku życia dawka wynosi
30 mg/kg mc. na dobę (maks. 1000 mg/d) w 2–3 dawkach podzielonych. Okres stosowania
leku jest długi (co najmniej 6–12 mies.); następnie
można przerwać leczenie i ocenić jego skuteczność.
Nie zdefiniowano jasno wskazań do przewlekłego
podawania acyklowiru w ramach profilaktyki
wtórnej opryszczki. W piśmiennictwie oraz zarejestrowanych
wskazaniach do stosowania acyklowiru
zwykle spotyka się ogólne określenie: „osoby z obniżoną odpornością, w tym zakażone ludzkim
wirusem niedoboru odporności (HIV), które mają
częste lub ciężkie nawroty opryszczki”. Uważa się,
że korzyści z profilaktycznego stosowania acyklowiru
są znacznie mniejsze u osób z prawidłową
odpornością, ale wskazania nie zostały sprecyzowane.
Według polskich ekspertów przewlekłe
podawanie acyklowiru należy rozważyć u pacjentów z prawidłową odpornością przy >6 nawrotach
opryszczki rocznie. Biorąc pod uwagę korzystny
profil bezpieczeństwa acyklowiru (lek jest obecnie
dostępny bez recepty w postaci tabletek 200 mg),
moim zdaniem wskazania do profilaktyki wtórnej
acyklowirem u osób z prawidłową odpornością
powinny być zbliżone do wskazań u pacjentów w immunosupresji (częste lub ciężkie nawroty
opryszczki, które w istotny sposób obniżają jakość
życia chorego); duże znaczenie powinny mieć preferencje
pacjenta.
U pacjentów >12. roku życia można również
profilaktycznie stosować walacyklowir w dawce
500 mg raz na dobę.
Jeżeli czynnikiem wyzwalającym nawrót
opryszczki jest promieniowanie UV, to w razie
ekspozycji na nie zapobiegawczo można stosować
kremy z filtrem UV na okolicę, w której występują
zmiany.
Dzieci z opryszczką nie wymagają zwolnienia z zajęć szkolnych; wyjątek stanowi uprawianie
sportów kontaktowych, np. zapasów lub judo. (EK)
Piśmiennictwo:
1. Arduino P.G., Porter S.R.: Herpes Simplex Virus Type 1 infection: overview on relevant clinico-pathological features. J. Oral. Pathol. Med., 2008; 37: 107–1212. Cunningham A., Griffiths P., Leone P. i wsp.: Current management and recommendations for access to antiviral therapy of herpes labialis. J. Clin. Virol., 2012; 53 (1): 6–11
3. Drugs.com: www.drugs.com/dosage/acyclovir.html#Usual_Adult_Dose_for_Herpes_ Simplex___Suppression
4. Fatahzadeh M., Schwartz R.A.: Human herpes simplex labialis. Clin Exp Dermatol., 2007; 32 (6): 625–630
5. Rahimi H., Mara T., Costella J. i wsp.: Effectiveness of antiviral agents for the prevention of recurrent herpes labialis: a systematic review and meta-analysis. Oral Surg. Oral Med. Oral Pathol. Oral Radiol., 2012; 113 (5): 618–627. doi: 10.1016/j.oooo.2011.10.010. Epub 2012 Apr 12
6. St Pierre S.A., Bartlett B.L., Schlosser B.J.: Practical management measures for patients with recurrent herpes labialis. Skin Therapy Lett., 2009; 14: 1–3
7. Woo S.B., Challacombe S.J.: Management of recurrent oral herpes simplex infections. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 2007; 103 (Supl. 1): S12, e1–18
8. Worrall G.: Herpes labialis. Clin. Evid. (online), 1704; 2009: ii
Pytanie 4. Czy, a jeśli tak, to jak długo, należy izolować dziecko leczone z powodu opryszczki? Czy są w tym zakresie jakieś zalecenia, którymi można się kierować także w przypadku leczenia innych chorób zakaźnych?
Jest to bardzo praktyczne pytanie. Orzekanie o okresie zwolnienia dziecka z zajęć szkolnych ze względów zdrowotnych, w tym epidemiologicznych, jak też o przeciwwskazaniach do uczestnictwa w lekcjach wychowania fizycznego stanowi ważny element pracy lekarza rodzinnego.
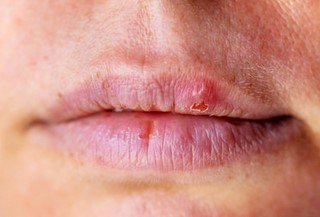
Zaraźliwość opryszczki pospolitej
Typową cechą wirusów z grupy opryszczki jest wywoływanie infekcji latentnych, czyli trwających przez całe życie osoby zakażonej. Większość ludzi zakaża się HSV-1 w dzieciństwie, po czym okresowo doświadcza opryszczki nawrotowej w postaci wykwitów pęcherzykowych zawierających bardzo zaraźliwy surowiczy płyn, najczęściej zlokalizowanych na granicy skóry i błony śluzowej ust – wówczas wydala wirusa opryszczki w ślinie. Do zakażenia dochodzi poprzez kontakt bezpośredni. Chory jest zaraźliwy do czasu, aż przyschną i pokryją się strupkami wszystkie pęcherzyki oraz przestaną pojawiać się nowe, co zwykle następuje nie wcześniej niż po 3 dniach. Gdy jest to możliwe (np. opryszczka skóry), zakrycie wykwitów odzieżą lub opatrunkiem skutecznie zapobiega przeniesieniu zakażenia. Osoba już zakażona opryszczką (np. HSV-1) nie zarazi się ponownie, a badania serologiczne wskazują, że zdecydowana większość dorosłych (do 90%) jest już zakażona HSV-1. W przypadku zakażenia pierwotnego jest natomiast możliwe samozakażenie (autoinokulacja) – przeniesienie wirusa opryszczki przez dotykanie zmiany pierwotnej (np. jama ustna, okolice płciowe) na inne części ciała, np. kciuk (małe dzieci często ssą palce), skórę lub oko. Ze względu na swoiste przeciwciała autoinokulacja należy do rzadkości w czasie nawrotów opryszczki, niemniej jednak zaleca się unikanie dotykania zmian chorobowych. Zwykłe zabiegi higieniczne, takie jak mycie rąk po kontakcie ze zmienionymi chorobowo okolicami, oraz unikanie dotykania oczu wystarczą do uniknięcia autoinokulacji opryszczką.
Zaraźliwość pozostałych chorób zakaźnych
Zakażenia są wynikiem wtargnięcia chorobotwórczego
drobnoustroju do organizmu człowieka. Rezerwuarem
patogennym mikroorganizmów i źródłem
zakażenia może być nie tylko chory człowiek,
ale też nosiciel, czyli osoba zakażona w sposób
zupełnie bezobjawowy, jak również skażone przez
drobnoustroje pożywienie, woda lub środowisko.
Zakażenia, a w istocie drobnoustroje będące ich
czynnikami etiologicznymi, mogą przenosić się
różnymi drogami zależnie od miejsca wniknięcia
do organizmu, zwanego wrotami zakażenia. Z nielicznymi
wyjątkami czynniki zakaźne wnikają
do organizmu przez błony śluzowe. Najbardziej
zaraźliwe drobnoustroje przenoszą się drogą inhalacyjną, z wdychanym powietrzem, gdyż są w stanie
wniknąć do zakażanego organizmu przez śluzówkę
układu oddechowego. W ten sposób przenosi się
np. krztusiec, odra, ospa wietrzna i wirusy wywołujące
zakażenia dróg oddechowych. Zakażeń przenoszonych
tą drogą jest najtrudniej uniknąć, gdyż nie
możemy na dłużej powstrzymać się od oddychania.
Zasięg zakażania drogą inhalacyjną sięga kilku
metrów. Szczególną postacią zakażeń drogą inhalacyjną
jest droga kropelkowa. Powstający przy kaszlu i kichaniu wilgotny aerozol wydzieliny dróg oddechowych
przenoszony jest na odległość wynoszącą
około 1–1,2 metra. Drogą kropelkową przenosi się
np. grypa. Drobnoustroje, które wnikają do ustroju
przez przewód pokarmowy, przenoszą się drogą pokarmową
ze skażoną wodą i pożywieniem. Choroby
przenoszone drogą pokarmową często określa się
jako „choroby brudnych rąk”, aczkolwiek mycie rąk
nie zapobiegnie transmisji zakażenia, jeżeli pokarmy
lub napoje zostaną skażone wcześniej. Choroby
przenoszone na drodze styczności błon śluzowych,
których przykładem jest opryszczka, zwykle klasyfikowane
są jako przenoszone drogą płciową, gdyż
do styczności śluzówek najczęściej dochodzi w trakcie
kontaktów seksualnych. Tą drogą przenoszone
są czynniki etiologiczne, takie jak wirusy HPV,
krętki blade, gonokoki (Neisseria gonorrheae) lub
chlamydie odpowiedzialne za nierzeżączkowe zapalenie
cewki moczowej. Przez kontakt skóry ze skórą
przenoszą się nieliczne drobnoustroje, np. grzybice
skóry i świerzb. Jeżeli do przeniesienia drobnoustroju
konieczne jest uszkodzenie bariery skóry,
mówimy o drodze krwiopochodnej. Tą drogą przenosi
się np. wirus wirusowego zapalenia wątroby
typu C. Czasami do transmisji choroby niezbędne
jest pośrednictwo wektora, najczęściej stawonoga –
komara lub kleszcza. Przykładami chorób wektorowych
są: borelioza, kleszczowe zapalenie mózgu,
żółta gorączka i malaria.
Poprawa warunków sanitarnych, przede wszystkim
powszechny dostęp do bieżącej wody, zdecydowanie
ograniczyła występowanie chorób przenoszonych
drogą pokarmową, w tym fekalno-oralną i kontaktową, natomiast miała nieznaczny wpływ
na zakażenia szerzące się drogą inhalacyjną, seksualną
czy za pośrednictwem wektorów. Zmniejszenie
liczby niektórych, najgroźniejszych zakażeń
szerzących się drogą inhalacyjną było skutkiem
wprowadzenia powszechnych szczepień ochronnych
przeciwko tym chorobom, np. ospie prawdziwej,
odrze, krztuścowi, błonicy i różyczce.