¿Qué es la cirrosis hepática y cuáles son sus causas?
La anatomía y las funciones del hígado son específicas. Debido al desarrollo continuo de procesos metabólicos muy activos en este órgano, cada una de las células hepáticas (conocidas como hepatocitos) tiene que estar en contacto con la sangre, la cual aporta los productos intermedios y transporta los productos finales del metabolismo a la circulación sistémica (sangre venosa), a la vez que nutre a los mismos hepatocitos (sangre arterial). Las células hepáticas también tienen que mantener contacto directo con los conductos que llevan la bilis al tracto digestivo.
En estado fisiológico, entre un hepatocito y un vaso sanguíneo terminal hay un espacio libre, denominado matriz extracelular, a través del cual se produce el flujo libre de plasma y donde se localizan otros elementos celulares hepáticos, como las células del sistema inmune (linfocitos) y las denominadas células estrelladas.
En situación de enfermedad, las células estrelladas desempeñan un papel clave, puesto que su estimulación crónica por parte de un agente patológico (como alcohol, virus, fármacos hepatotóxicos, toxinas alimentarias, metales pesados o desechos metabólicos) provoca la formación incontrolada de tejido conectivo cicatricial, innecesario para el hígado. Este proceso lleva a la fibrosis de la matriz extracelular y, en consecuencia, a la pérdida de contacto entre el hepatocito y el vaso sanguíneo o el conducto biliar más cercano.
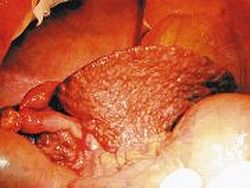 Fig. 1. Hígado cirrótico (son visibles nódulos de regeneración)
Fig. 1. Hígado cirrótico (son visibles nódulos de regeneración)
La cirrosis hepática es un estado en el que la fibrosis es tan avanzada, que se produce la deformación completa de la estructura anatómica del órgano. En la cirrosis hepática, los lóbulos hepáticos constituyentes del parénquima hepático son sustituidos por los denominados nódulos de regeneración (→Fig. 1). Dichos nódulos son acúmulos de células hepáticas de distinto tamaño rodeados por haces de tejido conjuntivo denso. La comunicación entre estos nódulos y los vasos sanguíneos y las vías biliares es insuficiente. Debido a la isquemia se desarrollan necrosis hepatocelular y pérdida progresiva del parénquima activo que conducen a alteraciones de la función hepática clínicamente definidas. La completa desorganización del sistema vascular provoca congestión de sangre y elevación de su presión en los vasos aferentes, es decir la hipertensión portal.
La cirrosis hepática es el estadio terminal de numerosas enfermedades crónicas del hígado. Sus causas son diversas. Entre las más frecuentes se encuentran el abuso de alcohol y la hepatitis B o C crónica (causada por el VHB y el VHC).
La cirrosis hepática también puede desarrollarse por:
• algunas enfermedades metabólicas congénitas y adquiridas (hemocromatosis, enfermedad de Wilson, diabetes mellitus, obesidad, esteatohepatitis)
• enfermedades crónicas de las vías biliares que provocan colestasis, es decir dificultan el retorno biliar desde el hígado (cirrosis biliar primaria, colangitis esclerosante primaria, lesión yatrogénica de la vía biliar)
• enfermedades autoinmunes que, por causas desconocidas, originan inflamación del hígado y, en consecuencia, su fibrosis (hepatitis autoinmune)
• uso crónico de algunos fármacos (p. ej. metotrexato, amiodarona, isoniazida).
¿Con qué frecuencia se presenta la cirrosis hepática?
La cirrosis hepática es una enfermedad común que afecta al 4-10 % de la población. Es difícil estimar el número real de casos, puesto que la cirrosis hepática no siempre se diagnostica en vida.
En ocasiones, la cirrosis hepática se identifica incidentalmente, p. ej. durante una cirugía por otras causas o durante una autopsia. Se establece que la incidencia de cirrosis hepática es de 200-300 casos/100 000 habitantes. Las discrepancias se deben al consumo variable de alcohol, diversos hábitos alimentarios, distinta epidemiología de infecciones víricas, presencia más frecuente de algunas enfermedades de base genética en diferentes áreas, etc.
La cirrosis hepática es la novena causa de muerte en general y la quinta en la población de 45-65 años de edad, con una prevalencia doble en hombres respecto a las mujeres.
¿Cómo se manifiesta la cirrosis hepática?
La cirrosis hepática tiene un periodo de evolución de años, el cual puede dividirse en tres fases clínicas.
Cirrosis hepática asintomática
Durante mucho tiempo la enfermedad se desarrolla "insidiosamente" y no causa ningún síntoma.
Cirrosis hepática con síntomas poco característicos y anomalías de laboratorio inespecíficas
Transcurrido cierto tiempo, el enfermo empieza a experimentar síntomas que son tan imprecisos que podrían acompañar a otros estados patológicos más comunes, por lo que se les quita importancia o se relaciona con otras enfermedades o anomalías. Entre los síntomas inespecíficos de la cirrosis hepática se encuentran:
• debilidad y una peor tolerancia al esfuerzo en general
• disminución del apetito, meteorismo, sensación de pesadez abdominal después de comer, eructos
• insomnio
• picor
Cirrosis hepática con complicaciones potencialmente fatales
Por lo general, los síntomas completos de la cirrosis hepática aparecen por dos razones: un menor volumen del parénquima hepático funcionante que ya no puede cumplir con sus funciones metabólicas, y el desarrollo de alteraciones hemodinámicas en el territorio venoso portal.
Por lo tanto, los síntomas de la cirrosis hepática pueden dividirse en dos grupos:
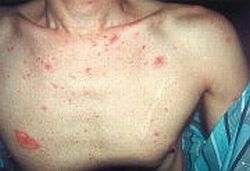 Fig. 2. Arañas vasculares
Fig. 2. Arañas vasculares
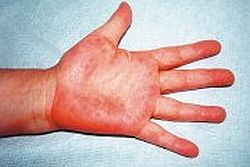 Fig. 3. Eritema palmar en la cirrosis hepática
Fig. 3. Eritema palmar en la cirrosis hepática
a) los causados por alteraciones del metabolismo hepático (entre otros, deficiencia de proteínas del sistema de coagulación, disminución del metabolismo de algunas hormonas):
- ictericia
- sangrado de nariz y de encías
- hematomas espontáneos
- caquexia progresiva a consecuencia de la atrofia muscular
- susceptibilidad a los edemas en regiones declives
- aumento de la circunferencia abdominal debido a la acumulación del líquido peritoneal (ascitis)
- inversión completa del ritmo diario de sueño-vigilia
- trastornos mentales (desde la somnolencia, ralentización, trastornos del comportamiento hasta la confusión y finalmente coma)
- anorexia
- susceptibilidad a las náuseas, vómitos y diarrea o heces blandas
- febrícula y propensión a las infecciones
- calambres dolorosos en las piernas, sobre todo nocturnos
- hipertrofia de glándulas salivales ("cara de roedor")
- presencia de arañas vasculares (angioimas aracniformes) en la piel del tórax, de la cara y de las extremidades superiores (→fig. 2)
- estrías blancas en la placa ungueal
- eritema palmar (→fig. 3)
- en hombres: ginecomastia dolorosa, pérdida del vello axilar, atrofia testicular, disminución de la libido
- en mujeres: vello excesivo en la cara y antebrazos, trastornos menstruales, amenorrea e infertilidad.
b) los causados por el aumento de la presión en la circulación portal:
- ascitis
- hernia umbilical
- dilatación de la red venosa en la piel del abdomen
- hemorragia digestiva masiva y potencialmente fatal del tracto superior e inferior del tubo digestivo por la rotura de varices esofágicas, gástricas fúndicas o hemorroides
- esplenomegalia y síntomas del hiperesplenismo, tales como anemia y número bajo de plaquetas (trombocitopenia).
Obviamente, estas manifestaciones no siempre se presentan simultáneamente. Esto depende de la causa de la cirrosis hepática y del grado de alteración de cada uno de ambos mecanismos descritos más arriba.
La cirrosis hepática alcohólica presenta el curso más grave. La cirrosis hepática descompensada (cuando no es posible controlar sus manifestaciones a pesar del tratamiento empleado) es irreversible y tiene un mal pronóstico. Por lo tanto, es clave lograr el diagnóstico de la cirrosis hepática en la fase de función hepática compensada para poder retrasar el progreso de la enfermedad mediante las acciones terapéuticas empleadas. Se presta gran atención a la vigilancia diagnóstica de las enfermedades crónicas del hígado que pueden derivar en cirrosis hepática debido a su carácter progresivo. También es importante la correcta interpretación de los resultados de las pruebas de laboratorio realizadas por otras causas, como p. ej. durante los reconocimientos médicos laborales.
 Español
Español
 English
English
 українська
українська




