Jak cytować: Pęksa J.W., Klocek M., Malinowska-Karpiel A., Rajzer M.: Praktyka kliniczna – choroby zakaźne. 62-letni mężczyzna z zakażeniem SARS-CoV-2. Med. Prakt., 2020; 12: 116–121
Skróty: BMI (body mass index) – wskaźnik masy ciała, COVID-19 (coronavirus disease 2019) – choroba spowodowana przez SARS-CoV-2, CRP (C-reactive protein) – białko C-reaktywne, eGFR (estimated glomerular filtration rate) – oszacowane przesączanie kłębuszkowe, HDCz – heparyna drobnocząsteczkowa, RTG – radiogram, SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) – koronawirus zespołu ostrej niewydolności oddechowej 2, SpO2 – wysycenie tlenem hemoglobiny krwi tętniczej mierzone za pomocą pulsoksymetru, TK – tomografia komputerowa
Opis przypadku
62-letni mężczyzna z BMI 25,3 kg/m2, niepalący
tytoniu, nieleczący się dotychczas z powodu chorób
przewlekłych, pod koniec sierpnia 2020 roku
został przyjęty do Kliniki Kardiologii, Elektrokardiologii
Interwencyjnej oraz Nadciśnienia Tętniczego
Szpitala Uniwersyteckiego w Krakowie w celu leczenia zakażenia SARS-CoV-2 (zakażenie
od członka rodziny, dodatni wynik testu RT-PCR
23 sierpnia, 4 dni wcześniej wystąpił suchy kaszel,
gorączka do 38,5°C, od 2 dni narastająca
duszność). Przy przyjęciu chory był przytomny, w pełnym kontakcie, w stanie ogólnym średnio
dobrym. W badaniu przedmiotowym stwierdzono:
ciśnienie tętnicze 122/78 mm Hg, tętno 82/min,
temperaturę ciała 36,8°C, częstotliwość oddechów
18/min, SpO2 podczas oddychania powietrzem atmosferycznym
92%.
Ze względu na zgłaszaną przez chorego duszność
wdrożono leczenie objawowe: tlenoterapię
bierną 5 l/min (tlen podawany przez wąsy tlenowe) i lek przeciwgorączkowy (paracetamol 1 g 3 × dz.
i.v.). Zastosowano także profilaktykę przeciwzakrzepową
(enoksaparyna 60 mg 1 × dz. s.c.) i glikokortykosteroid (deksametazon 6 mg 1 × dz. i.v.). Ze względu na znacznie zwiększone stężenia markerów stanu zapalnego w surowicy oraz leukocytozę z dużą liczbą neutrofilów zastosowano antybiotykoterapię
empiryczną (ceftriakson 2 g 2 ×dz. i.v.). Radiogram (RTG) klatki piersiowej wykonany
przy przyjęciu przedstawiono na rycinie 1, a wyniki
badań laboratoryjnych wykonanych w tym
dniu – w tabeli.
W kolejnej dobie obserwowano pogorszenie stanu
klinicznego chorego: nadal utrzymywała się
duszność, nasiliło się osłabienie, a prawidłowe
wysycenie krwi tlenem (SpO2 >95%) uzyskiwano
przy coraz większym przepływie tlenu (do maks.
12 l/min). W badaniach biochemicznych krwi
stwierdzono zwiększenie wartości parametrów
stanu zapalnego, a w kontrolnym RTG wykonanym
po 2 dniach znaczną progresję zmian w płucach
(ryc. 2), wskazującą na postępujące zapalenie
płuc. Po konsultacji ze specjalistą chorób
zakaźnych zakwalifikowano chorego do terapii
przeciwwirusowej remdesiwirem. Lek podawano
zgodnie z zalecanym schematem przez 5 dni dożylnie
(w 1. dobie 200 mg, w następnych 4 dobach
po 100 mg), bez powikłań. Kontynuowano wcześniejsze leczenie, w tym tlenoterapię, stopniowo
zmniejszając przepływ tlenu. Od ostatniej doby
podawania remdesiwiru obserwowano poprawę
samopoczucia oraz ustąpienie duszności, kaszlu i gorączki. W kolejnych dniach uzyskano normalizację
parametrów stanu zapalnego oraz regresję
zmian w płucach w RTG. Tlenoterapię zakończono w 11. dobie pobytu w szpitalu. RTG klatki piersiowej w 9. dobie hospitalizacji przedstawiono na rycinie
3, a wyniki badań laboratoryjnych w dniu
wypisu – w tabeli.
| Tabela. Wyniki badań laboratoryjnych przy przyjęciu do szpitala i przy wypisie | |||
|---|---|---|---|
| Oznaczenie (jednostka) | Wynik przy przyjęciu | Wynik przy wypisie | Norma |
| leukocyty (103/µl) | 11,79 | 9,20 | 4–10 |
| neutrofile (103/µl) | 8,72 | 5,12 | 1,8–7,7 |
| limfocyty (103/µl) | 2,12 | 3,03 | 1–4,5 |
| eozynofile (103/µl) | 0,07 | 0,12 | 0,04–0,45 |
| bazofile (103/µl) | 0,05 | 0,06 | 0,01–0,2 |
| hemoglobina (g/dl) | 15,4 | 15,4 | 14–18 |
| hematokryt (%) | 43,9 | 44,4 | 40–54 |
| płytki krwi (103/µl) | 179 | 346 | 140–440 |
| sód (mmol/l) | 142 | 137 | 136–145 |
| potas (mmol/l) | 4,16 | 4,46 | 3,5–5,1 |
| glukoza (mmol/l) | 6,5 | – | 3,3–5,5 |
| kreatynina (µmol/l) | 56,4 | 61,6 | 62–106 |
| eGFR wg wzoru MDRD | >90 | >90 | >90 |
| mocznik (mmol/l) | 2,81 | 4,27 | 2,76–8,07 |
| APTT (s) | 32,2 | – | 26–36 |
| INR | 1,03 | – | 0,9–1,2 |
| CRP (mg/l) | 208 | 2,30 | <5 |
| prokalcytonina (ng/ml) | 0,10 | 0,03 | <0,1 |
| interleukina6 (pg/ml) | 87,11 | 6,32 | <7 |
| ferrytyna (µg/l) | 1550 | – | 13–400 |
| TSH (µIU/ml) | 0,474 | – | 0,27–4,2 |
| NT-proBNP (pg/ml) | 167 | – | <125 |
| troponina I hs (ng/l) | 5,87 | – | <47,3 |
| CK-MBmass (ng/ml) | 0,99 | – | <5,00 |
| APTT – czas częściowej tromboplastyny po aktywacji, CK-MBmass – izoenzym MB kinazy kreatynowej, CRP – białko C-reaktywne, eGFR – oszacowana wielkość przesączania kłębuszkowego, INR – międzynarodowy współczynnik znormalizowany, NT-proBNP – N-końcowy fragment peptydu natriuretycznego typu B, TSH – tyreotropina | |||
Na podstawie całego obrazu klinicznego, w tym wyraźnej poprawy stanu ogólnego, regresji zmian w płucach i normalizacji wskaźników stanu zapalnego, pacjent został wypisany do domu po 5 dniach od ustąpienia objawów zakażenia i 17 dniach od pierwszego dodatniego wyniku testu w kierunku zakażenia SARS-CoV-2. Zgodnie z Rozporządzeniem Ministra Zdrowia z dnia 1 września 2020 roku został również zwolniony z dalszej izolacji.1 Z punktu widzenia klinicznego pacjent mógł zostać zakwalifikowany do wypisania ze szpitala 2 dni wcześniej, tj. po 15 dniach pobytu, ale powodem przedłużenia hospitalizacji były względy rodzinne.
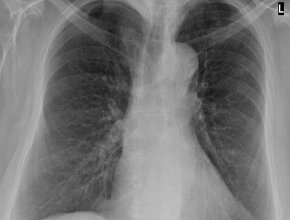
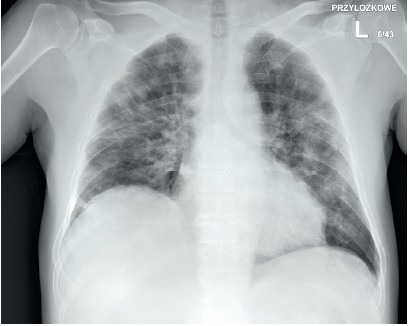
 Ryc. 1. RTG klatki piersiowej w projekcji tylno-przedniej, w pozycji stojącej, wykonany w dniu przyjęcia chorego do szpitala – plamiste zacienienia w płucach obustronnie (większe
po stronie lewej), wnęki nieco zatarte
Ryc. 1. RTG klatki piersiowej w projekcji tylno-przedniej, w pozycji stojącej, wykonany w dniu przyjęcia chorego do szpitala – plamiste zacienienia w płucach obustronnie (większe
po stronie lewej), wnęki nieco zatarte
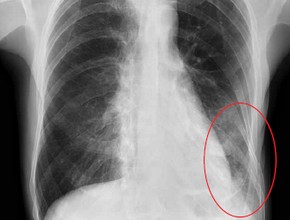
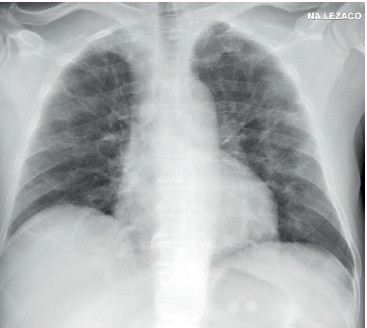
 Ryc. 2. RTG klatki piersiowej w projekcji przednio-tylnej, w pozycji leżącej,
wykonany w 3. dobie hospitalizacji – w porównaniu z obrazem wcześniejszym
(ryc. 1) widoczna wyraźna progresja zagęszczeń miąższowych w obrębie całych
pól płucnych, z największym nasileniem obwodowo, wnęki obustronnie zatarte
Ryc. 2. RTG klatki piersiowej w projekcji przednio-tylnej, w pozycji leżącej,
wykonany w 3. dobie hospitalizacji – w porównaniu z obrazem wcześniejszym
(ryc. 1) widoczna wyraźna progresja zagęszczeń miąższowych w obrębie całych
pól płucnych, z największym nasileniem obwodowo, wnęki obustronnie zatarte
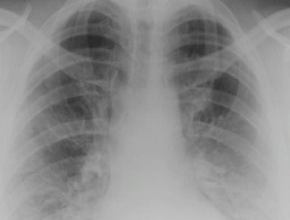
 Ryc. 3. RTG klatki piersiowej w projekcji przednio-tylnej, w pozycji
leżącej, wykonany w 9. dobie hospitalizacji – w porównaniu z obrazem
wcześniejszym (ryc. 2) widoczna częściowa regresja zagęszczeń
miąższowych w obrębie całych pól płucnych, wnęki obustronnie
częściowo zatarte
Ryc. 3. RTG klatki piersiowej w projekcji przednio-tylnej, w pozycji
leżącej, wykonany w 9. dobie hospitalizacji – w porównaniu z obrazem
wcześniejszym (ryc. 2) widoczna częściowa regresja zagęszczeń
miąższowych w obrębie całych pól płucnych, wnęki obustronnie
częściowo zatarte