Ogólne zasady leczenia
Szybkie rozpoznanie
Według zaleceń EULAR optymalne leczenie fibromialgii wymaga szybkiego rozpoznania choroby. Dla pełnego określenia fibromialgii niezbędna jest wszechstronna ocena bólu, funkcjonowania i kontekstu psychospołecznego.18
Edukacja pacjenta
Wszystkie 4 wytyczne stwierdzają, że pacjenci wymagają edukacji na temat istoty choroby oraz omówienia opcji leczenia.14-18 W wytycznych kanadyjskich, niemieckich i izraelskich14-17 jednoznacznie zalecono, aby po ustaleniu rozpoznania poinformować pacjenta, że choruje na fibromialgię oraz w jasny sposób wyjaśnić mu istotę choroby, planowaną strategię leczenia i oczekiwanych efektów. Takie podejście ma na celu zmniejszenie lęku, który z natury towarzyszy przewlekłemu bólowi.15 Panuje również zgoda co do tego, że pacjent powinien być poinformowany o koncepcji modelu biopsychospołecznego fibromialgii, zgodnie z którą czynniki biologiczne (np. predyspozycja genetyczna) i psychospołeczne (np. stres) przyczyniają się do predyspozycji, wzbudzania i utrwalania objawów. Wytyczne kanadyjskie odradzały nadmierne skupianie się na zdarzeniu inicjującym (takim jak uraz fizyczny lub psychiczny), gdyż mogłoby to utrudnić leczenie.15
Według wytycznych niemieckich
edukacja pacjentów powinna obejmować
następujące informacje:17
1) zapewnienie, że przyczyną objawów nie jest choroba
organiczna (taka jak choroba mięśni lub
stawów), tylko zaburzenie czynnościowe mózgu
(polegające na zmienionym przetwarzaniu bólu i innych bodźców zewnętrznych)
2) uznanie, że pacjent jest chory (objawy są „rzeczywiste”)
3) u większości dorosłych chorych objawy występują
stale
4) całkowite ustąpienie objawów jest rzadko osiągane
5) objawy nie powinny prowadzić do inwalidztwa
ani skracać czasu przeżycia
6) większość chorych z czasem przyzwyczaja się
do objawów
7) pacjent może się nauczyć samodzielnie zmniejszać
dolegliwości i poprawiać jakość życia zależną
od zdrowia.
Zgodnie z zaleceniami EULAR pacjent powinien
otrzymać informacje na temat choroby (w tym
drukowane).18 Autorzy wytycznych niemieckich
opracowali wersję przeznaczoną dla pacjentów
oraz broszury dla chorych i ich bliskich, które powinni
otrzymać po ustaleniu rozpoznania.17
Określenie indywidualnych i realistycznych celów leczenia
Wszystkie wytyczne stwierdzają, że celem leczenia jest poprawa jakości życia, zachowanie sprawności (funkcjonowania w życiu codziennym) i zmniejszanie objawów. Niektórzy pacjenci z fibromialgią mogą mieć nierealistyczne oczekiwania, takie jak całkowite ustąpienie dolegliwości.34 Dlatego też wspólnie z pacjentem należy opracować zindywidualizowane i możliwe do osiągnięcia cele końcowe, takie jak poprawa codziennego funkcjonowania lub zmniejszenie nasilenia objawów (np. bólu o 30%).17 Innym ważnym aspektem jest zarządzanie aktywnością i energią, określane również „nadawaniem tempa”, którego celem jest unikanie nadmiernej aktywności bądź nieadekwatnego wypoczynku.15
Podejście zindywidualizowane
Ustalenie, który z objawów występujących u pacjenta jest dla niego ważniejszy, może pomóc lekarzowi w ustaleniu punktu odniesienia dla strategii leczenia. Leczenie fibromialgii często wymaga podejścia wielospecjalistycznego, polegającego na łączeniu metod niefarmakologicznych i farmakologicznych dostosowanych do natężenia bólu, codziennego funkcjonowania, towarzyszących zaburzeń (takich jak depresja), zmęczenia, zaburzeń snu, preferencji pacjenta i chorób współistniejących.18
Podejście stopniowane
W wytycznych EULAR18 i wytycznych niemieckich16,17
zaleca się skupienie leczenia w pierwszej
kolejności na postępowaniu niefarmakologicznym z aktywnym uczestnictwem pacjenta w nabywaniu
umiejętności samodzielnego radzenia sobie z chorobą. Jest to uzasadnione dostępnością, kosztami,
względami bezpieczeństwa, jak również preferencjami
pacjentów.
Stopniowane i indywidualizowane leczenie fibromialgii
według wytycznych EULAR przedstawiono na rycinie 2.
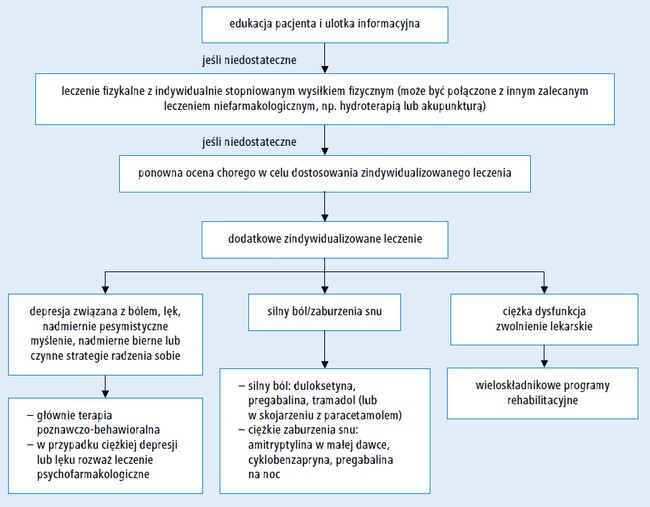
Ryc. 2. Stopniowane i indywidualizowane leczenie fibromialgii wg zaleceń EULAR18
Leczenie niefarmakologiczne
Metody leczenia niefarmakologicznego według EULAR przedstawiono w tabeli 5. Jedyną silnie zalecaną interwencją według EULAR jest trening aerobowy i wzmacniający mięśnie.
| Tabela 5. Zalecenia dotyczące leczenia niefarmakologicznego w fibromialgii wg EULAR18 | |||
|---|---|---|---|
| Rodzaj leczenia | Jakość danych naukowych | Siła zalecenia | Zgodność |
| trening aerobowy i wzmacniający siłę mięśni | Ia | silne | 100% |
| terapie poznawczo-behawioralne | Ia | słabe | 100% |
| terapie wieloskładnikowe (złożone) | Ia | słabe | 93% |
| określone terapie fizykalne:
akupunktura lub spa | Ia | słabe | 93% |
| terapie medytacyjno-ruchowe (qigong, joga, tai chi) i świadoma redukcja stresu | Ia | słabe | 71–73% |
Postępowanie farmakologiczne
Zasady ogólne
Dla każdej terapii lekowej istotny jest bilans
korzyści i skutków niepożądanych; dotyczy to
zwłaszcza leków wpływających na czynności poznawcze i zmęczenie. Konieczna jest okresowa ocena
potrzeby kontynuowania farmakoterapii, a leki
powinno się stosować w najmniejszej skutecznej
dawce (która często jest mniejsza od dawek stosowanych w badaniach klinicznych) i najlepiej przez
ograniczony czas.15,17
Należy odróżniać leczenie farmakologiczne bólu
ciągłego od leczenia farmakologicznego bólu epizodycznego,
np. związanego z ćwiczeniami. W pierwszym
przypadku prawdopodobnie odpowiedniejsze
są leki działające na modulację bólu, a w drugim –
klasyczne analgetyki przyjmowane doraźnie.15
Leki niezalecane
W leczeniu bólu typowo stosuje się analgetyki proste, niesteroidowe leki przeciwzapalne (NSLPZ) lub opioidy. NSLPZ, które pacjenci często przyjmują,3,4 nie są skuteczne, stąd nie są zalecane.18 Przypuszczamy, że w wielu krajach dostęp do tej grupy leków bez recepty przyzwyczaił pacjentów do korzystania z nich na własną rękę i przyczynił się do tej sytuacji. Innym wytłumaczeniem jest przyjmowanie NSLPZ przez pacjentów ze współistniejącą chorobą zwyrodnieniową stawów lub miejscowym stanem zapalnym kaletek maziowych, ścięgien itp. Komitet EULAR sformułował silne zalecenie przeciwko stosowaniu w fibromialgii silnych opioidów, hydroksymaślanu sodu, glikokortykosteroidów i hormonu wzrostu, ze względu na brak dowodów skuteczności i duże ryzyko skutków ubocznych lub uzależnienia stwierdzane w badaniach klinicznych.18 Ponadto EULAR nie zaleca stosowania NSLPZ, inhibitorów monoaminooksydazy ani inhibitorów wychwytu zwrotnego serotoniny, ze względu na nieskuteczność tych leków.18
Leki zalecane
Do leków zalecanych należą modulatory bólu, takie
jak inhibitory wychwytu zwrotnego serotoniny i noradrenaliny: duloksetyna i milnacipran,35-37 amitryptylina (trójpierścieniowy lek przeciwdepresyjny)36,38 oraz leki przeciwpadaczkowe, takie jak pregabalina.36,39,40 Należy jednak zauważyć,
że odsetek pacjentów osiągających zadowalającą
ulgę w bólu (zazwyczaj zmniejszenie natężenia
bólu o 50%) jest mały, ogólnie o 10–25% większy
niż w grupie placebo, a liczba chorych (NNT),
których należy leczyć, by osiągniąć dodatkowy
korzystny efekt, wynosi zwykle 4–10.41 W fibromialgii,
podobnie jak w innych przewlekłych zespołach
bólowych, tylko u małej części pacjentów w badaniach klinicznych uzyskuje się dobrą odpowiedź
na leczenie.42
Chorzy na fibromialgię przyjmują przeciętnie co
najmniej 2 leki z różnych grup, a niektórym przepisuje
się nawet 5 lub większą liczbę leków.3,4 Jednakże
dane naukowe dotyczące łączenia leków o różnych mechanizmach działania pochodzą
tylko z jednego niewielkiego badania, w którym
stosowano pregabalinę z duloksetyną.43
Leczenie dostosowywane
Terapie poznawczo-behawioralne należy rozważyć
(zalecenie słabe) u chorych z zaburzeniami nastroju
lub źle radzących sobie z chorobą. Leczenie farmakologiczne
należy rozważyć (wszystkie zalecenia
słabe) u chorych z silnym bólem (duloksetyna,
pregabalina, tramadol) lub z zaburzeniami snu
(amitryptylina, cyklobenzapryna, pregabalina).
Kompleksowe programy rehabilitacji należy wziąć
pod uwagę (zalecenie słabe) w leczeniu chorych z ciężką niesprawnością18 (ryc. 2).
W zaktualizowanych wytycznych niemieckich
zaleca się, aby leczenie dostosowywać do preferencji
pacjenta, chorób współistniejących oraz efektów
uprzednio stosowanych terapii.17 Zalecenie
dotyczące ćwiczeń aerobowych uzależnia ich dobór
od chorób współistniejących (np. jogging w wodzie
jest odpowiedniejszy niż spacery dla pacjentów
otyłych i/lub cierpiących na chorobę zwyrodnieniową
stawu biodrowego lub stawu kolanowego).17
Istotne jest to, że niektóre obwodowe generatory
bólu w fibromialgii mogą wymagać odmiennego
podejścia niż zalecane w tej chorobie (np. NSLPZ i silne opioidy nie są zalecane w fibromialgii, ale
mogą być skuteczne we współistniejącej chorobie zwyrodnieniowej stawów).44 Wstrzyknięć w punkty
spustowe nie zaleca się w fibromialgii, mogą
natomiast całkowicie uśmierzyć ból u pacjentów z fibromialgią i zespołami bólu mięśniowo-powięziowego.
45 Należy pamiętać o przeciwwskazaniach
do stosowania poszczególnych leków (np. duloksetyny
trzeba unikać u chorych z ciężkim uszkodzeniem
wątroby, a amitryptyliny u chorych na jaskrę).
Depresja i zaburzenia lękowe są częste w fibromialgii; można je rozpoznać, w zależności
od populacji i metod diagnostycznych, nawet u 80% pacjentów. Stres psychiczny i zaburzenia
psychiczne wpływają niekorzystnie na wyniki
leczenia fibromialgii.1 Z tego powodu wytyczne
niemieckie zalecają współpracę z psychiatrą w przypadku umiarkowanych lub ciężkich zaburzeń
psychicznych.17
Czy istnieje wskaźnik oceny fibromialgii?
Wskaźnik oceny fibromialgii powinien być wiarygodny, łatwy do zmierzenia, klinicznie istotny, odzwierciedlający ciężkość choroby oraz mieć określony minimalny próg oznaczający poprawę. Można nawet rozważyć przyjęcie prostej oceny choroby – choroba aktywna, remisja częściowa, remisja całkowita – natomiast nie można się skupiać na pojedynczym objawie, jakim jest natężenie bólu, jako punkcie końcowym w ocenie skuteczności leczenia. W uproszczeniu remisja mogłaby być określona przez pacjenta stwierdzeniem: „Nie jestem już pacjentem i już nie cierpię z powodu fibromialgii”, niezależnie od bólu lub zmęczenia, które mogą u pacjenta występować. To stwierdzenie powinno się odnosić do priorytetów pacjenta i tych objawów, które on sam uznał za najważniejsze. Ponieważ opis własnego stanu przez pacjenta może nie oddać we właściwy sposób różnorakich dolegliwości, można się posłużyć ogólną oceną pacjenta, obejmującą wszystkie aspekty choroby. Ogólna ocena pacjenta mogłaby być prostym punktem startowym oceny klinicznej, po którym następowałaby ocena poszczególnych objawów fibromialgii. Pacjent mógłby ocenić nasilenie różnych objawów – bólu, zmęczenia, zaburzeń snu, zaburzeń nastroju, zaburzeń czynności poznawczych, oraz nadać im indywidualną rangę według własnej hierarchii. Poszczególne objawy można w prosty sposób ocenić za pomocą wzrokowej skali analogowej, skali opisowej lub skali Likerta. Zwykle równocześnie z ogólną oceną przez pacjenta jest dokonywana ogólna ocena choroby przez lekarza. Wobec wyłącznie subiektywnego charakteru objawów choroby jest to jednak wskaźnik obciążony dużym ryzykiem błędu, zwłaszcza niedoszacowania ciężkości objawów lub błędnej oceny znaczenia objawów dla pacjenta; przestrzegamy więc przed jego stosowaniem. Podczas wizyt kontrolnych można też korzystać ze skali ogólnego wrażenia zmiany stanu w odczuciu pacjenta (Patient Global Impression of Change – PGIC), w której ocenia on nasilenie i znaczenie poszczególnych objawów.46 Dodatkowo do określania, w jakim stopniu osiągnięto zindywidualizowane cele leczenia, można wykorzystać skale realizacji założonego celu (np. „wcale”, „częściowo”, „w pełni”, „w stopniu większym niż oczekiwano”).47
Konflikt interesów: W ciągu ostatnich 3 lat W.H. otrzymał jedno
honorarium od firmy Grünenthal za wykład edukacyjny, J.A. był
konsultantem firmy BrainSet Ltd., S.P. otrzymał honoraria od firm
Pfizer, Lilly i Grunenthal, M.A.F. otrzymała honoraria za konsultacje i wykłady (<10 000 $) od firm ABBVIE, Abbott, Amgen, Bristol-Myers
Squibb Canada, Janssen, Johnson & Johnson, Lilly i Pfizer.
Podziękowania: Autorzy dziękują wszystkim członkom grup
ekspertów z Kanady, Niemiec i Izraela oraz ekspertom EULAR –
autorom wytycznych postępowania w fibromialgii.
Piśmiennictwo:
15. Fitzcharles M.A., Ste-Marie P.A., Goldenberg D.L. et al.: 2012 Canadian guidelines for the diagnosis and management of fibromyalgia syndrome: executive summary. Pain Res. Manag., 2013; 18: 119–126
16. Eich W., Bär K.J., Bernateck M. et al.: [Fibromyalgia syndrome. Definition, classification, clinical diagnosis and prognosis]. Schmerz, 2017; 31 (in press)
17. Petzke F., Brückle W., Eidmann U. et al.: [Fibromyalgia syndrome. General principles and coordination of clinical care and patient education]. Schmerz, 2017; 31 (in press)
18. Macfarlane G.J., Kronisch C., Dean L.E. et al.: EULAR revised recommendations for the management of fibromyalgia. Ann. Rheum. Dis., 2016; epub. Jul 4
19. Choy E., Perrot S., Leon T. et al.: Patient survey of the impact of fibromyalgia and the journey to diagnosis. BMC Health Serv. Res., 2010; 10: 102
20. Perrot S., Bouhassira D., Fermanian J.; Cercle d’Etude de la Douleur en Rhumatologie. Development and validation of the Fibromyalgia Rapid Screening Tool (FiRST). Pain, 2010; 150: 250–256
21. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: Fibromyalgia criteria and severity scales for clinical and epidemiological studies: a modification of the ACR Preliminary Diagnostic Criteria for Fibromyalgia. J. Rheum., 2011; 38: 1113–1122
22. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: 2016 Revisions to the 2010/2011 fibromyalgia diagnostic criteria. Semin. Arthritis Rheum., 2016; epub. Aug 30
23. Fitzcharles M.A., Shir Y., Ablin J.N. et al.: Classification and clinical diagnosis of fibromyalgia syndrome: recommendations of recent evidence-based interdisciplinary guidelines. Evid Based Complement Alternat. Med., 2013; 2013: 528 952
24. Wolfe F., Smythe H.A., Yunus M.B. et al.: The American College of Rheumatology 1990 Criteria for the Classification of Fibromyalgia. Report of the Multicenter Criteria Committee. Arthritis Rheum., 1990; 33: 160–172
25. Wolfe F.: Stop using the American College of Rheumatology criteria in the clinic. J. Rheumatol., 2003; 30: 1671–1672
26. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: The American College of Rheumatology preliminary diagnostic criteria for fibromyalgia and measurement of symptom severity. Arthritis Care Res., 2010; 62: 600–610
27. Perrot S., Peixoto M., Dieude P., Hachulla E., Ottaviani S., Allanore Y.: Patient phenotypes in fibromyalgia comorbid with systemic sclerosis or rheumatoid arthritis: influence of diagnostic and screening tests. Screening with the FiRST questionnaire, diagnosis with the ACR 1990 and revised ACR 2010 criteria. Clin. Ex. Rheumatol., 2017 (in press)
28. Sood R., Gracie D.J., Law G.R., Ford A.C.: Systematic review with meta-analysis: the accuracy of diagnosing irritable bowel syndrome with symptoms, biomarkers and/or psychological markers. Aliment. Pharmacol. Ther., 2015; 42: 491–503
29. Borrie A.E., Kim R.B.: Molecular basis of aromatase inhibitor associated arthralgia: known and potential candidate genes and associated biomarkers. Expert Opin. Drug Metab. Toxicol., 2016; epub. Sep 20: 1–8
30. Laroche F., Coste J., Medkour T. et al.: Classification of and risk factors for estrogen deprivation pain syndromes related to aromataseinhibitor treatments in women with breast cancer: a prospective multicenter cohort study. J. Pain, 2014; 15: 293–303
31. Papapetrou P.D.: Bisphosphonate-associated adverse events. Hormones (Athens), 2009; 8: 96–110
32. Hayhurst C.J., Durieux M.E.: Differential opioid tolerance and opioid-induced hyperalgesia. A clinical reality. Anesthesiology, 2016; 124: 483–488
33. Stroes E.S., Thompson P.D., Corsini A. et al.: Statin-associated muscle symptoms: impact on statin therapy-European Atherosclerosis Society Consensus Panel Statement on Assessment, Aetiology and Management. Eur. Heart J., 2015; 36: 1012–1022
34. O’Brien E.M., Staud R.M., Hassinger A.D. et al.: Patient-centered perspective on treatment outcomes in chronic pain. Pain Med., 2010; 11: 6–15
35. Häuser W., Urrútia G., Tort S. et al.: Serotonin and noradrenaline reuptake inhibitors (SNRIs) for fibromyalgia syndrome. Cochrane Database Syst. Rev., 2013; 1: CD010 292
36. Perrot S., Russell I.J.: More ubiquitous effects from non-pharmacologic than from pharmacologic treatments for fibromyalgia syndrome: a meta-analysis examining six core symptoms. Eur. J. Pain, 2014; 18: 1067–1080
37. Lunn M.P., Hughes R.A., Wiffen P.J.: Duloxetine for treating painful neuropathy, chronic pain or fibromyalgia. Cochrane Database Syst. Rev., 2014; 1: CD007 115
38. Moore R.A., Derry S., Aldington D. et al.: Amitriptyline for neuropathic pain and fibromyalgia in adults. Cochrane Database Syst. Rev., 2012; 12: CD08 242
39. Üçeyler N., Sommer C., Walitt B., Häuser W.: Anticonvulsants for fibromyalgia. Cochrane Database Syst. Rev., 2013; 10: CD10 782
40. Derry S., Cording M., Wiffen P.J. et al.: Pregabalin for pain in fibromyalgia in adults. Cochrane Database Syst. Rev., 2016; 9: CD011 790
41. Wiffen P.J., Derry S., Moore R.A. et al.: Antiepileptic drugs for neuropathic pain and fibromyalgia – an overview of Cochrane reviews. Cochrane Database Syst. Rev., 2013; 11: CD010 567
42. Moore A., Derry S., Eccleston C. et al.: Expect analgesic failure; pursue analgesic success. BMJ, 2013; 346: f2690
43. Gilron I., Chaparro L.E., Tu D., Holden R.R. et al.: Combination of pregabalin with duloxetine for fibromyalgia. A randomized controlled trial. Pain, 2016; 157: 1532–1540
44. Schaefert R., Welsch P., Klose P. et al.: [Opioids in chronic osteoarthritis pain. A systematic review and meta-analysis of efficacy, tolerability and safety in randomized placebo-controlled studies of at least 4 weeks duration]. Schmerz, 2015; 29: 47–59
45. Affaitati G., Costantini R., Fabrizio A. et al.: Effects of treatment of peripheral pain generators in fibromyalgia patients. Eur. J. Pain, 2011; 15: 61–69
46. Häuser W., Clauw D.J., Fitzcharles M.A.: Treat-to-target strategy for fibromyalgia. Opening the dialogue. Arthritis Care Res. (Hoboken), 2016; epub July 2
47. Mannion A.F., Caporaso F., Pulkovski N. et al.: Goal attainment scaling as a measure of treatment success after physiotherapy for chronic low back pain. Rheumatology (Oxford), 2010; 49: 1734–1738