Rozpoznanie
Wyzwania
Rozpoznanie fibromialgii jest często znacznie spóźnione.19 Potencjalne przyczyny tego są następujące: niektórzy lekarze po prostu nie biorą pod uwagę faktu, że chory z przewlekłym bólem uogólnionym (PBU) mógłby spełniać kryteria fibromialgii, inni świadomie unikają rozpoznawania fibromialgii, ponieważ nie uznają istnienia takiej choroby; jeszcze inni uważają, że taka diagnoza będzie szkodliwa dla pacjenta i/lub systemu opieki zdrowotnej.10 Niemniej jednak dzięki właściwemu rozpoznaniu fibromialgii i empatycznej komunikacji z pacjentem często udaje się zmniejszyć lęk, uniknąć niepotrzebnych badań diagnostycznych i stworzyć racjonalne podstawy postępowania terapeutycznego.15
Badania przesiewowe
U pacjentów z przewlekłym bólem warto wykonać
badanie przesiewowe w kierunku PBU, który
można rozpoznać, rzucając okiem na wypełniony
przez pacjenta diagram bólu (ryc. 1).
W przypadku PBU można w celu pełniejszej
oceny klinicznej zastosować narzędzia przesiewowe
dla fibromialgii, takie jak: FibroDetect® (Pfizer,
Nowy Jork, USA)20 lub kwestionariusz FSQ
(Fibromyalgia Survey Questionnaire – tab. 1),21
uwzględniający kryteria diagnostyczne fibromialgii z 2011 i 2016 roku.21,22
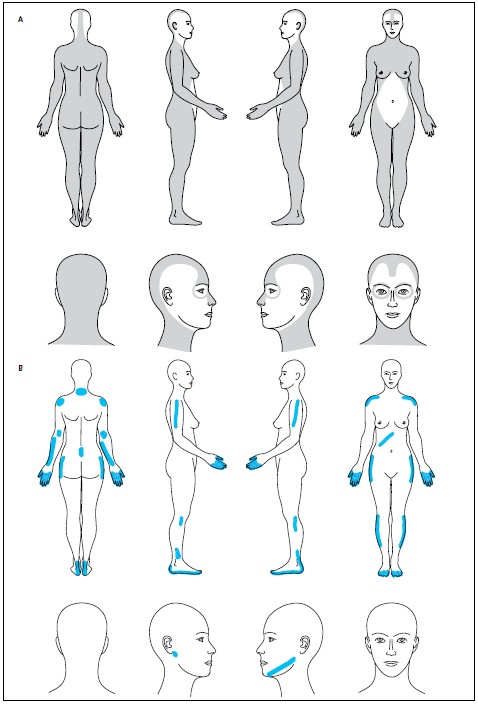
Ryc. 1. Diagramy bólu dla pacjentów z przewlekłym bólem uogólnionym. Pacjent zaznacza bolesne okolice kolorem szarym (A) lub niebieskim (B).
Postępowanie diagnostyczne u pacjenta z przewlekłym bólem uogólnionym
W przypadku fibromialgii nie ma żadnych potwierdzających rozpoznanie badań krwi (biomarkerów), badań obrazowych ani badań histologicznych. W ramach wstępnej oceny pacjenta z PBU w wytycznych kanadyjskich, niemieckich i izraelskich proponuje się przeprowadzenie szczegółowego wywiadu, z uwzględnieniem przyjmowanych leków, a następnie dokładnego badania przedmiotowego. Ograniczona liczba badań laboratoryjnych pozwala na wykrycie chorób mogących przypominać fibromialgię. Wszystkie 3 wytyczne są zgodne co do tego, że fibromialgię rozpoznaje się na podstawie obrazu klinicznego, a celem badania przedmiotowego i badań laboratoryjnych jest wykluczenie innych chorób.23 Zalecenia dotyczące klinicznego rozpoznania fibromialgii według wytycznych kanadyjskich, niemieckich i izraelskich zebrano w tabeli 2.
| Tabela 2. Porównanie zaleceń zawartych w wytycznych kanadyjskich, niemieckich i izraelskich dotyczących rozpoznania klinicznego fibromialgii23 | |||
|---|---|---|---|
| Cecha | Kanada | Niemcy | Izrael |
| wywiad dotyczący typowego zespołu objawów | rozlany ból ciała przez ≥3 mies., możliwe objawy: zmęczenie, zaburzenia snu, zmiany poznawcze, zaburzenia nastroju i inne objawy somatyczne o różnym nasileniu | przewlekły ból uogólniony i zmęczenie (fizyczne i/lub psychiczne) oraz problemy ze snem/sen niedający wypoczynku | ból stawów, mięśni, tkanek miękkich w różnych
okolicach kończyn górnych, dolnych, szyi, barków, górnej i dolnej części pleców typowe objawy zaburzeń snu, problemy z zaśnięciem, częste przebudzenia w nocy, zakłócone wzorzec snu, sen niedający wypoczynku skargi na przewlekłe zmęczenie w ciągu dnia problemy z koncentracją i pamięcią |
| wykluczenie | inna choroba wyjaśniająca objawy | choroba somatyczna stanowiąca wystarczające wyjaśnienie objawów; rozpoznanie choroby psychicznej nie wyklucza rozpoznania fibromialgii | wykluczono inne choroby wyjaśniające objawy; fibromialgia może się pojawić, współistniejąc z chorobami somatycznymi, zapalnymi, psychicznymi bądź innymi |
| zalecane metody wykluczania choroby somatycznej | pełne badanie przedmiotowe, morfologia krwi, OB, CRP, CPK i TSH | uzyskanie wywiadu dotyczącego
przyjmowanych leków pełne badanie przedmiotowe morfologia krwi, CRP, wapń w surowicy, CPK, TSH, wit. D | pełne badanie przedmiotowe morfologia krwi, ocena czynności nerek (kreatynina i mocznik); stężenia wapnia i fosforanów w surowicy, ocena czynności wątroby, CPK, OB, CRP, TSH i wit. D |
| inne badania | jakiekolwiek dodatkowe badania laboratoryjne lub radiologiczne powinny być uzależnione od oceny klinicznej pacjenta, która może sugerować inną przyczynę chorobową | tylko w przypadku przesłanek klinicznych wskazujących na chorobę somatyczną | wedle uznania lekarza przeprowadzającego ocenę, w oparciu o przesłanki kliniczne wskazujące na chorobę somatyczną (niski próg testów w badaniach serologicznych, np. ANA i RF) |
| badanie punktów uciskowych | niewymagane | opcjonalne | nie ma konieczności dokumentowania liczby punktów tkliwych, jednakże ocena bolesności zalecana jako część badania przedmiotowego |
| badania przesiewowe w kierunku chorób psychicznych | brak stanowiska | zalecane | zalecane |
| ANA – przeciwciała przeciwjądrowe, CPK – kinaza keratynowa, CRP – białko C-reaktywne, OB – odczyn opadania krwinek czerwonych, RF – czynnik reumatoidalny, TSH – hormon tyreotropowy | |||
W większości przypadków rozpoznanie można
ustalić na podstawie wywiadu i badania przedmiotowego
ujawniającego uogólnioną tkliwość (mięśni,
stawów, ścięgien), bez innych nieprawidłowości,
które mogłyby wyjaśniać ból i zmęczenie, przy
prawidłowych wynikach podstawowych badań
laboratoryjnych.
W badaniu podmiotowym chorego na fibromialgię
uwzględnia się takie częste cechy, jak:
1) wczesne wystąpienie bólu przewlekłego (np.
bólu krzyża, „reumatyzmu” itp.) w wywiadzie
rodzinnym
2) występowanie bólu (głowy, brzucha, stawów) w dzieciństwie i okresie dojrzewania
3) długotrwały ból miejscowy
4) wystąpienie uogólnionego bólu w związku z urazem fizycznym i/lub stresem psychospołecznym
5) przebyty uraz fizyczny lub stres psychospołeczny
(np. maltretowanie w dzieciństwie)
6) ogólna nadwrażliwość na dotyk, zapach, dźwięk,
smak
7) nadmierna czujność
8) wielonarządowe objawy somatyczne (żołądkowo-jelitowe,
urologiczne, ginekologiczne, neurologiczne) z uprzednio rozpoznaną dyspepsją
czynnościową, zespołem jelita drażliwego, zespołem
bolesnego pęcherza, napięciowym bólem
głowy, migreną lub chorobą stawu skroniowo-żuchwowego
9) wysoki stopień napięcia emocjonalnego związanego z objawami.
Kryteria diagnostyczne
Aby się upewnić co do rozpoznania klinicznego fibromialgii, można się odnieść do opublikowanych kryteriów klasyfikacyjnych lub diagnostycznych fibromialgii. Te różne kryteria od czasu pierwszej publikacji podlegały licznym modyfikacjom (tab. 3).
| Tabela 3. Kryteria diagnostyczne fibromialgii ACR z 1990 r., wstępne z 2010 r. i zmodyfikowane (2011) oraz aktualizacja z 2016 r. | ||
|---|---|---|
| Kryteria (piśmiennictwo) | Punkty diagnostyczne | Komentarz |
| kryteria klasyfikacyjne ACR 199024 | uogólniony ból (po obu stronach ciała, poniżej i powyżej talii oraz w osi ciała), ból w 11 spośród 18 punktów bolesnych (przy ucisku z siłą ok. 4 kg) | Punkty bolesne w obrębie kręgosłupa, barków, żeber, bioder i kolan, oraz często w miejscach przyczepów więzadeł, mięśni i ścięgien; do spełnienia kryteriów wymagana jest bolesność w ≥11 spośród 18 punktów uciskowych. |
| wstępne kryteria diagnostyczne ACR 201026 | ból uogólniony i istotne objawy somatyczne objawy obecne przez ≥3 mies. nie ma innej choroby, która mogłaby wyjaśniać ból | Ból jest punktowany przez lekarza zgodnie z liczbą zajętych okolic (zakres 0–19), a SSS zawiera się w zakresie od: „brak problemu” (0) do „objawy ciężkie” (3) w 4 domenach (zmęczenie, sen niedający odpoczynku, objawy poznawcze i somatyczne; łączna punktacja: 0–12); suma punktów 0–31. Kryteria są spełnione, jeśli liczba zajętych okolic wynosi 3–6, a wynik w skali SS ≥9, lub liczba zajętych okolic wynosi ≥7, a wynik w SSS ≥5. |
| zmodyfikowane kryteria ACR 2010 (kryteria naukowe lub ankietowe lub 2011)21 | zmodyfikowana wersja wstępnych kryteriów ACR 2010 (całkowicie samodzielna ocena objawów dokonywana przez pacjenta) | WPI jest punktowany przez pacjenta odpowiednio do liczby zajętych okolic ciała (zakres: 0–19). SSS wypełniana przez pacjenta została zmodyfikowana, obejmując ból głowy, ból lub skurcze w podbrzuszu i depresję (łączna punktacja: 0–12). Suma punktów: 0–31. Kryteria są spełnione, jeśli WPI wynosi 3–6, a SSS ≥9, lub jeśli WPI wynosi ≥7, a SSS ≥5. |
| aktualizacja 2016 kryteriów diagnostycznych fibromialgii 2010/201122 | Zmodyfikowana wersja kryteriów naukowych lub ankietowych/2011 (całkowicie samodzielna ocena objawów dokonywana przez pacjenta) | WPI jest punktowany przez pacjenta odpowiednio do liczby zajętych okolic ciała (zakres: 0–19). SSS wypełniana przez pacjenta obejmuje ból głowy, ból lub skurcze w podbrzuszu i depresję (łączna
punktacja: 0–12). Suma punktów: 0–31. Kryteria są spełnione, jeśli WPI wynosi 4–6, a SSS ≥9, lub jeśli WPI wynosi ≥7, a SSS ≥5, i ból uogólniony występuje w ≥4 spośród 5 okolic ciała (4 kwadranty i oś ciała), z wyjątkiem twarzy i brzucha. |
| ACR – American College of Rheumathology, SSS – skala nasilenia objawów, WPI – wskaźnik rozległości bólu | ||
Kryteria ACR z 1990 roku
Grupa reumatologów z American College of Rheumatology (ACR), ekspertów w dziedzinie fibromialgii, porównała chorych na tę chorobę rozpoznaną na podstawie indywidualnych kryteriów z grupą kontrolną dopasowaną pod względem wieku i płci, w której osoby miały miejscowy zespół bólowy lub możliwą zapalną chorobę reumatyczną. Komitet ACR stwierdził, że występowanie uogólnionego bólu w połączeniu z bolesnością co najmniej 11 z 18 punktów uciskowych najlepiej odróżniało chorych na fibromialgię od osób z grupy kontrolnej.24 Te kryteria nie uwzględniały jednak takich objawów, jak zmęczenie, zaburzenia snu i zaburzenia czynności poznawczych. Tak więc za kryterium klasyfikacyjne fibromialgii uznano bolesność ≥11 z 18 punktów uciskowych i równoczesne występowanie PBU przez ≥3 miesiące. Chociaż powyższe kryteria były początkowo przeznaczone do celów naukowych, wkrótce znalazły powszechne zastosowanie w praktyce klinicznej. Pojawiły się jednak obawy o wiarygodność i miarodajność badania punktów uciskowych, co doprowadziło do sugestii, aby powstrzymywać się od ich wykorzystywania w praktyce klinicznej.25
Wstępne kryteria diagnostyczne ACR z 2010 roku
Kryteria te miały rozwiązać różne problemy z kryteriami ACR z 1990 roku. Co najważniejsze, wyeliminowano w nich badanie punktów uciskowych i zastąpiono go wskaźnikiem rozległości bólu (Widespread Pain Index – WPI). Wartość WPI mieści się w przedziale 0–19 i odpowiada liczbie okolic ciała, w których pacjent zgłasza bolesność lub tkliwość. Ponadto w skali ciężkości 0–3 ocenia się dodatkowe ważne objawy fibromialgii: zmęczenie, nieregenerujący sen, zaburzenia czynności poznawczych oraz nasilenie odczuwanych objawów somatycznych. Poszczególne pozycje połączono w punktową (0–12) skalę nasilenia objawów (Symptom Severity Scale – SSS). WPI i SSS można łączyć. Kryteria diagnostyczne wymagają też, aby pacjent miał objawy o podobnym nasileniu przez ≥3 miesiące i aby nie miał innej choroby, która mogłaby wystarczająco tłumaczyć odczuwany ból.26
Zmodyfikowane kryteria diagnostyczne ACR z 2010 roku (kryteria dla badań naukowych, kryteria 2011)
Używanie kryteriów diagnostycznych ACR z 2010
roku w praktyce klinicznej okazało się czasochłonne.
WPI i SSS wymagały szczegółowego i wnikliwego wywiadu oraz uznania, że ocena
objawów przez lekarza jest z natury subiektywna.
Doprowadziło to do dalszej modyfikacji tychże
kryteriów i opracowania nowego kwestionariusza,
który w całości wypełnia pacjent. Kwestionariusz
FSQ (Fibromyalgia Survey Questionnaire, znany
również jako Fibromyalgia Symptom Scale i Polysymptomatic
Distress Scale), uwzględniający oceniane
przez pacjenta główne objawy fibromialgii,
może być wykorzystywany zarówno w badaniach
naukowych, jak i w innych warunkach.21
FSQ zastąpił tym samym ocenę nasilenia objawów
somatycznych przez lekarza kwestionariuszem
wypełnianym przez pacjenta, wykazującym
liczbę bolesnych miejsc i nasilenie objawów somatycznych.
Pacjenci spełniający kryteria fibromialgii
dla badań naukowych mają WPI ≥7 z 19 okolic i SSS ≥5 z 12 pkt albo WPI 3–6 i SSS ≥9 pkt
(tab. 1). Objawy powinny się utrzymywać przez
≥3 miesiące bez innej choroby, która mogłaby wystarczająco
tłumaczyć występowanie bólu. Przy
założeniu, że WPI i SSS składają się na FSQ,
tenże kwestionariusz może być wykorzystywany
jako pomoc w rozpoznawaniu choroby, ale to lekarz
musi zinterpretować wynik i ocenić miarodajność
kwestionariusza. Zdecydowanie odradza
się samodzielne rozpoznawanie fibromialgii przez
pacjentów wyłącznie na podstawie FSQ. Połączenie
ciągłej skali WPS i punktacji SSS (czyli Fibromyalgia
Symptom Scale [Skala Objawów Fibromialgii])
umożliwia ocenę ciężkości objawów i nasilenia choroby u poszczególnych pacjentów,
zamiast klasyfikowania ich jako chorych na fibromialgię
bądź nie.21
Rewizja z 2016 roku kryteriów diagnostycznych fibromialgii 2010/2011
Kryteria z 2010/2011 roku prowadziły do błędnej klasyfikacji pacjentów, jeśli stosowano je do regionalnych zespołów bólowych. Z tego powodu zaproponowano dalszą modyfikację. Kryteria z 2016 roku wymagają wartości WPI między 4 (w 2011 wymagano 3) a 6 (okolic odczuwania bólu) i ≥9 pkt w skali SSS. Oprócz tego ból uogólniony powinien występować w co najmniej 4 z 5 regionów ciała (4 kwadranty i oś ciała) z wyłączeniem twarzy i brzucha.22 Ponadto usunięto warunek wykluczenia chorób, które mogłyby wystarczająco wyjaśniać ból, i stwierdzono kategorycznie, że rozpoznanie fibromialgii jest ważne niezależnie od innych rozpoznań i nie wyklucza istnienia innych istotnych klinicznie chorób.22
Różne kryteria klasyfikacyjne i diagnostyczne fibromialgii – czy mają znaczenie?
Zgodność poszczególnych kryteriów w populacjach klinicznych zależy od sytuacji.22,27 W kryteriach z 2010, 2011 i 2016 roku pominięto badanie punktów uciskowych i umożliwiono ustalenie rozpoznania przez lekarzy niebędących reumatologami. Jednakże zarówno kryteria z 2010, jak i 2011 roku pozwoliły na większą rozpoznawalność choroby u mężczyzn, ponieważ kobiety są na ogół bardziej wrażliwe na ucisk wywołujący ból (tkliwość); tym samym jakiekolwiek kryteria uwzględniające próg tkliwości będą prowadziły do częstszego rozpoznawania fibromialgii u kobiet.1 U kobiet nie ma różnicy, których kryteriów się używa w praktyce klinicznej. Trzeba natomiast pamiętać, że dla zespołów pokrewnych, takich jak zespół jelita drażliwego, dostępne są inne kryteria kliniczne i klasyfikacyjne (rzymskie I, II, III).28
Rozpoznanie różnicowe
Przewlekły ból o różnym natężeniu jest częstym objawem u pacjentów zgłaszających się do internistów. Niektórzy pacjenci są kierowani z podejrzeniem fibromialgii, ale lekarze muszą wiedzieć, że wiele chorób może przebiegać z bólem uogólnionym i tym samym przypominać fibromialgię. Choroby wewnętrzne, takie jak zapalne choroby reumatyczne, choroby endokrynologiczne lub nowotwory mogą wywoływać lub przyczyniać się do wystąpienia PBU i zmęczenia. Czerwone flagi wskazujące na somatyczne choroby wewnętrzne przedstawiono w tabeli 4.
| Tabela 4. Czerwone flagi (wywiad, badanie kliniczne, podstawowe badania laboratoryjne) dla chorób wewnętrznych leżących u podstawy przewlekłego bólu uogólnionego | |||
|---|---|---|---|
|
zapalne choroby reumatyczne (wyniki podstawowych testów laboratoryjnych:
niedokrwistość, przyspieszony OB i/lub zwiększone stężenie CRP)
reumatoidalne zapalenie stawów – wywiad: ból bardziej zlokalizowany w stawach, zwłaszcza rąk i stóp; obecność objawów pozastawowych (np. zapalenie przyczepów ścięgien); utrata masy ciała; postępujące nasilanie się objawów – badanie kliniczne: symetryczny obrzęk stawów obwodowych polimialgia reumatyczna – wywiad: starszy wiek w momencie pojawienia się objawów (>60 lat); dokładniej sprecyzowany czas początku objawów) w ciągu kilku tygodni; znaczący ból w nocy – badanie kliniczne: ograniczenie zakresu ruchów w barkach; obrzęk stawów obwodowych zapalny ból pleców – wywiad: ból w nocy; ból zwiększający się w spoczynku, zmniejszający się w trakcie aktywności fizycznej; po bezruchu przedłużona sztywność, która może trwać znacznie ponad godzinę; ból brzucha i biegunka – badanie kliniczne: ograniczenie ruchomości kręgosłupa | |||
|
choroby endokrynologiczne (wyniki podstawowych testów laboratoryjnych:
niedokrwistość, przyspieszony OB i lub zwiększone stężenie CRP, zwiększone stężenia
wapnia; zwiększone lub zmniejszone stężenie TSH)
akromegalia – badanie kliniczne: powiększone ręce i stopy, pogrubienie rysów twarzy niedoczynność tarczycy – badanie kliniczne: obrzęk śluzowaty, ochrypły głos – wywiad: zwiększenie masy ciała nadczynność tarczycy – wywiad: utrata masy ciała – badanie kliniczne: wytrzeszcz, tachykardia nadczynność przytarczyc – wywiad: ból brzucha, zaparcie, kamica nerkowa w wywiadzie, choroba wrzodowa przewodu pokarmowego | |||
|
nowotwory
– wywiad: gorączka, utrata masy ciała lub nocne poty – badanie kliniczne: powiększone obwodowe węzły chłonne | |||
| rozwinięcie skrótów p. tab. 1 | |||
Niepożądanym skutkiem działania niektórych leków może być ból mylony z fibromialgią. Należą do nich statyny, inhibitory aromatazy,29,30 bisfosfoniany31 oraz paradoksalnie nawet opioidy.32 Typowo miopatia statyn jest bolesna, występuje wcześnie w przebiegu leczenia statyną i wiąże się ze zwiększoną aktywnością kinazy kreatynowej w surowicy, choć wynik jej oznaczenia może być też prawidłowy. W przypadku umiarkowanego lub ciężkiego bólu i/lub osłabienia mięśni zaleca się odstawienie leku. Jeżeli objawy są związane ze statynami, powinny ustąpić w ciągu 2 miesięcy od zakończenia ich przyjmowania.33 Należy podkreślić, że rozpoznanie innej choroby, która się przyczynia do wystąpienia bólu uogólnionego i może go wywoływać, jest ważne, ponieważ może ona wymagać innego leczenia niż fibromialgia (np. zaawansowana choroba zwyrodnieniowa stawu kolanowego jako przyczyna bólu kolana).
Piśmiennictwo:
10. Baas C.: Fibromyalgia: an unhelpful diagnosis for patients and doctors. BMJ, 2014; 348: g216811. Chronic Pain Research Alliance. Impact of chronic overlapping pain conditions on public health and urgent need for safe and effective treatments. http://www.chronicpainresearch. org/public/CPRA_WhitePaper_2015-FINAL-Digital.pdf (Accessed October 20, 2016)
12. Treede R.D., Rief W., Barke A. et al.: A classification of chronic pain for ICD-11. Pain, 2015; 156: 1003–1007
13. Perrot S., Choy E., Petersel D. et al.: Survey of physician experiences and perceptions about the diagnosis and treatment of fibromyalgia. BMC Health Serv. Res., 2012; 12: 356
14. Ablin J.N., Amital H., Ehrenfeld M. et al.: [Guidelines for the diagnosis and treatment of the fibromyalgia syndrome]. Harefuah, 2013; 152: 742–747, 751, 750
15. Fitzcharles M.A., Ste-Marie P.A., Goldenberg D.L. et al.: 2012 Canadian guidelines for the diagnosis and management of fibromyalgia syndrome: executive summary. Pain Res. Manag., 2013; 18: 119–126
16. Eich W., Bär K.J., Bernateck M. et al.: [Fibromyalgia syndrome. Definition, classification, clinical diagnosis and prognosis]. Schmerz, 2017; 31 (in press)
17. Petzke F., Brückle W., Eidmann U. et al.: [Fibromyalgia syndrome. General principles and coordination of clinical care and patient education]. Schmerz, 2017; 31 (in press)
18. Macfarlane G.J., Kronisch C., Dean L.E. et al.: EULAR revised recommendations for the management of fibromyalgia. Ann. Rheum. Dis., 2016; epub. Jul 4
19. Choy E., Perrot S., Leon T. et al.: Patient survey of the impact of fibromyalgia and the journey to diagnosis. BMC Health Serv. Res., 2010; 10: 102
20. Perrot S., Bouhassira D., Fermanian J.; Cercle d’Etude de la Douleur en Rhumatologie. Development and validation of the Fibromyalgia Rapid Screening Tool (FiRST). Pain, 2010; 150: 250–256
21. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: Fibromyalgia criteria and severity scales for clinical and epidemiological studies: a modification of the ACR Preliminary Diagnostic Criteria for Fibromyalgia. J. Rheum., 2011; 38: 1113–1122
22. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: 2016 Revisions to the 2010/2011 fibromyalgia diagnostic criteria. Semin. Arthritis Rheum., 2016; epub. Aug 30
23. Fitzcharles M.A., Shir Y., Ablin J.N. et al.: Classification and clinical diagnosis of fibromyalgia syndrome: recommendations of recent evidence-based interdisciplinary guidelines. Evid Based Complement Alternat. Med., 2013; 2013: 528 952
24. Wolfe F., Smythe H.A., Yunus M.B. et al.: The American College of Rheumatology 1990 Criteria for the Classification of Fibromyalgia. Report of the Multicenter Criteria Committee. Arthritis Rheum., 1990; 33: 160–172
25. Wolfe F.: Stop using the American College of Rheumatology criteria in the clinic. J. Rheumatol., 2003; 30: 1671–1672
26. Wolfe F., Clauw D.J., Fitzcharles M.A. et al.: The American College of Rheumatology preliminary diagnostic criteria for fibromyalgia and measurement of symptom severity. Arthritis Care Res., 2010; 62: 600–610
27. Perrot S., Peixoto M., Dieude P., Hachulla E., Ottaviani S., Allanore Y.: Patient phenotypes in fibromyalgia comorbid with systemic sclerosis or rheumatoid arthritis: influence of diagnostic and screening tests. Screening with the FiRST questionnaire, diagnosis with the ACR 1990 and revised ACR 2010 criteria. Clin. Ex. Rheumatol., 2017 (in press)
28. Sood R., Gracie D.J., Law G.R., Ford A.C.: Systematic review with meta-analysis: the accuracy of diagnosing irritable bowel syndrome with symptoms, biomarkers and/or psychological markers. Aliment. Pharmacol. Ther., 2015; 42: 491–503
29. Borrie A.E., Kim R.B.: Molecular basis of aromatase inhibitor associated arthralgia: known and potential candidate genes and associated biomarkers. Expert Opin. Drug Metab. Toxicol., 2016; epub. Sep 20: 1–8
30. Laroche F., Coste J., Medkour T. et al.: Classification of and risk factors for estrogen deprivation pain syndromes related to aromataseinhibitor treatments in women with breast cancer: a prospective multicenter cohort study. J. Pain, 2014; 15: 293–303
31. Papapetrou P.D.: Bisphosphonate-associated adverse events. Hormones (Athens), 2009; 8: 96–110
32. Hayhurst C.J., Durieux M.E.: Differential opioid tolerance and opioid-induced hyperalgesia. A clinical reality. Anesthesiology, 2016; 124: 483–488
33. Stroes E.S., Thompson P.D., Corsini A. et al.: Statin-associated muscle symptoms: impact on statin therapy-European Atherosclerosis Society Consensus Panel Statement on Assessment, Aetiology and Management. Eur. Heart J., 2015; 36: 1012–1022