Do badania USG jamy brzusznej zgłosiła się 34-letnia kobieta skarżąca się na występujący od 2 lat ból podbrzusza nasilający się w okresie okołomiesiączkowym, bez zaburzeń miesiączkowania. Pacjentka rodziła dwukrotnie: pierwszy raz o czasie drogą pochwową, drugi raz (przed 4 laty) poprzez cięcie cesarskie w 40. tygodniu ciąży. Pacjentka była konsultowana przez 3 ginekologów, którzy nie ustalili przyczyny dolegliwości, pomimo wykonania szeregu badań specjalistycznych, w tym również USG przezpochwowej.
Do wyjaśnienia wymienionych objawów nie przyczyniły się także wizyty u gastrologa, proktologa i chirurga. Wyniki podstawowych badań laboratoryjnych moczu i krwi nie odbiegały od normy.
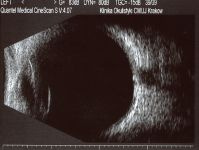
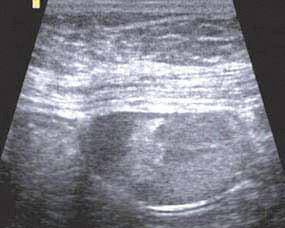
W aktualnym USG jamy brzusznej jedynymi nieprawidłowościami w narządach wewnętrznych były pojedyncze torbiele w wątrobie wielkości do 18 mm. Także wygląd macicy i przydatków nie odbiegał od normy. W tej sytuacji zdecydowano się wykonać USG powłok brzusznych. W ścianie podbrzusza na wysokości blizny po laparotomii znaleziono zmianę hipoechogeniczną o wymiarach 37 × 17 mm, którą w skali szarości i w opcji doplera kolorowego pokazano na rycinie 1.
Ryc. 1
Opisana zmiana w powłokach to
A. przepuklina w bliźnie pooperacyjnej
B. rozrost zawleczonego endometrium (endometrioza)
C. desmoid (włókniakowatość)
Prawidłowa odpowiedź: B
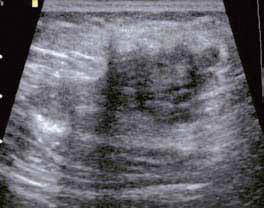
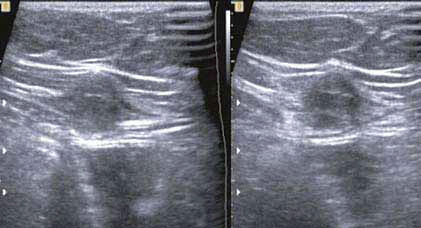
Wywiad uzyskany od chorej i położenie zmiany sugerowały z dużym prawdopodobieństwem gruczolistość (endometriozę) powłok brzusznych. Potwierdzenie rozpoznania uzyskano po wycięciu zmiany i badaniu histologicznym. Wielu ginekologów zapomina o takim powikłaniu. Częstość endometriozy w bliźnie/ranie operacyjnej po cięciu cesarskim szacuje się na 0,03–1,5%.1 Większość pacjentek nie potrafi dokładnie zlokalizować bólu w przedniej ścianie jamy brzusznej, dlatego w poszukiwaniu przyczyny dolegliwości udaje się do różnych specjalistów, którzy zlecają szereg dodatkowych badań diagnostycznych, a nawet kwalifikują do zabiegów operacyjnych. Francica i wsp. tylko u 1 z 22 chorych stwierdzili wysunięcie podejrzenia endometriozy w bliźnie przez lekarza kierującego, mimo że zmiany były wyczuwalne w badaniu palpacyjnym.1 Najczęściej rozpoznawano ból podbrzusza lub guzek w bliźnie po cięciu cesarskim. O trudnościach z klinicznym rozpoznaniem takiego powikłania wspomina również Park i wsp.2 Zawleczone do powłoki podbrzusza komórki błony śluzowej trzonu macicy w trakcie cięcia cesarskiego są w stanie się tam zagnieździć i namnażać, reagując tak jak endometrium na wahania hormonalne cyklu miesiączkowego. Mniej prawdopodobna jest metaplazja komórek mezenchymalnych w endometrium.1-3 Endometrioza, chociaż nie jest nowotworem, wykazuje jedną cechę złośliwości, mianowicie naciekanie okolicznych tkanek, a po niedoszczętnym usunięciu zdarzają się nawroty. Podobnie zachowuje się włókniakowatość mięśniowo-powięziowa, też spotykana po takich zabiegach (ryc. 2).
Ryc. 2
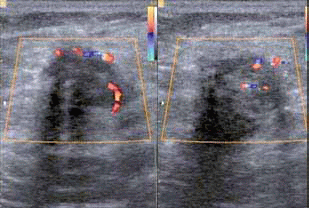
W różnicowaniu należy uwzględnić jeszcze inne zmiany w ścianie jamy brzusznej: przepukliny, krwiaki, ropnie, ziarniniaki, naczyniaki, tłuszczaki i przerzuty lub zawleczone komórki nowotworowe po operacjach brzusznych (ryc. 3 – przerzut raka jajnika). Z moich obserwacji tych różnych stanów chorobowych wynika, że wyraźne cechy agresywnego wzrostu wykazuje właśnie endometrioza. Zmiany mają nieregularne, wręcz postrzępione zarysy i nierzadko są hiperwaskularne. Zwykle nie wykazują tego włókniakowatość lub przerzuty nowotworowe (ryc. 2 i 3), które też są hipoechogeniczne.
Ryc. 3
Najskuteczniejszym badaniem obrazowym w rozpoznawaniu endometriozy jest MR. W obrazach T1-zależnych z supresją tłuszczu wykrywa się ślady zmian chemicznych krwi wynaczynionej w ogniskach gruczolistości. Niekiedy potwierdzenie rozpoznania można także uzyskać, wykonując biopsję aspiracyjną cienkoigłową.1-3 Jedynym skutecznym leczeniem jest wycięcie zmiany z odpowiednim marginesem zdrowej tkanki. Obserwowano również regresję i inaktywację ognisk endometriozy po leczeniu hormonalnym danazolem.3
Piśmiennictwo
1. Francica G., Scarano F., Scotti L. i wsp.: Endometriomas in the region of a scar from cesarean section: sonographic appearance and clinical presentation vary with the size of the lesion. J. Clin. Ultrasound, 2009; 37: 215–220
2. Park S.B., Kim J.K., Cho K-S.: Sonography of endometriosis in infrequent sites. J. Clin. Ultrsound, 2008; 36: 91–97
3. Roszkowski P.I.: Patogeneza i leczenie endometriozy. Terapia, 1995; 7-8: 9–11